علاج حكة الاذن بالطب البديل2021،اسباب وعلاج حكة الاذن بزيت الزيتون،علاج حكة الاذن بالاعشاب،علاجات منزلية للتخلص من حكة الاذن،نصائح للتخلص من حكة الاذن،اسباب حكة الاذن وطرق الوقاية من ذلك

الحكة فى اى جزء من الجسم تزعج الشخص ،تحدث حكة الاذن لدى معظم الافراد باختلاف اعمارهم ،فاذا كنت لاتستطيع التوقف عن حك اذنيك وتريد حلًا للتخلص من حكة الاذن المزعجة سنقدم لك من خلال هذا الموضوع اسباب حكة الاذن وافضل الطرق الطبيعية لعلاجها فى البيت
[size=24]علاج حكة الاذن

الخل
بالنسبة لأولئك الذين يقولون ما هو جيد لحكة الأذن ، نوصي بالخل المتاح في كل منزل تقريبًا.
يتم تخفيف حكة الأذن بمساعدة الخل. يمكن أن يساعدك الخل الأبيض أو خل التفاح في ذلك.
عندما تأخذ قطرة من خل التفاح أو الخل الأبيض وتنظف أذنك من الداخل. يمكنك التوقف عن الحكة.
الخل مادة مطهرة تزيل الفطريات والأوساخ والزيوت على جلد الأذن وتنهي الحكة


زيت الثوم
يمكنك إيجاد حل لحكة الأذن بزيت الثوم. بفضل زيت الثوم ، يمكنك تخفيف الحكة داخل الأذن أو خارجها.
خفف زيت الثوم بقليل من الماء المقطر واستخدم كرة قطنية لتنظيف أذنيك.
يزيل الحكة الناتجة عن التهاب الأذن الوسطى أو لأسباب مختلفة


زيت جوز الهند
هناك أسباب عديدة لحكة الأذن. يمكنك علاج حكة الأذن لأسباب مختلفة باستخدام زيت جوز الهند.
أولئك الذين يفكرون في حكة الأذن يمكنهم تخفيف زيت جوز الهند بقليل من الماء وتنظيف أذنهم.
بما أن زيت جوز الهند له تأثير مضاد للبكتيريا ، فإنه ينظف الأذن بعمق


زيت شجرة الشاى
زيت شجرة الشاي هو أحد العلاجات العشبية الجيدة لحكة الأذن.
اخلطي زيت شجرة الشاي مع القليل من الماء ونظفي أذنك باستخدام قطعة قطن.
سوف يخفف على الفور حكة الأذن التي تعاني منها في الطبقة الداخلية أو الخارجية.
بسبب تأثير تنظيف الزيت والأوساخ حول الأذن ؛ يوصى باستخدامه باانتظام


زيت الزيتون
لمنع الحكة المتكررة في الأذنين بزيت الزيتون ، خذ القليل من هذا الزيت مع قطعة صغيرة من القطن.

مجفف الشعر
يساعد مجفف الشعر في تبخير الرطوبة في قناة الأذن الخارجية، التي قد تكون السبب وراء الحكة، يمكنك القيام بذلك بهذه الخطوات:
اسحب شحمة الأذن إلى الأعلى.
امسك مجفف هواء على بعد حوالي 30 سم من أذنك.
اضبط حرارة المجفف إلى درجة منخفضة.
قم بتشغيل المجفف ووجهه مباشرة إلى قناة الأذن.
استمر في ذلك لمدة 30 ثانية تقريبًا

اسباب حكة الاذن
1 يؤدي ترقق جلد الأذن وجفافه بسبب التقدم في السن إلى الحكة.
2 يمكن أن يتسبب التنظيف المتكرر للأذن وتلفها في الحكة.
3 العمل في بيئة متربة وعدم الاهتمام بتنظيف الأذن يسبب الحكة
4 عندما تعاني من التهاب الأذن الوسطى ، غالبًا ما تشعر بالحكة في الأذن.
5 إذا كنت تعاني من حالة حساسية ، فإن أذنيك ستصاب بالحكة في الحرارة أو في بيئة متربة
6 تحدث الحكة لأن الأمراض الجلدية مثل الأكزيما والصدفية تؤثر أيضًا على جلد الأذن.
7 كثرة ملامسة الشعر للأذن هي أيضًا سبب الحكة
8 تراكم شمع الأذن، وهو طريقة الجسم لتنظيف خلايا الجلد الميتة والأوساخ من الأذنين.
9 التهابات الأذن، الناتجة عن البكتيريا والفيروسات التي تسبب البرد والإنفلونزا
10 الحساسية، نتيجة الرطوبة التي قد تحصل بعد الاستحمام أو السباحة، أو الناتجة عن سماعات الأذن أو الشامبو.

الاطعمة التى تسبب حكة الاذن
• جزر
• كرفس
• كرز
• خيار
• مكسرات
• كيوي
• شمام
• برتقال
• خوخ
• إجاص
• برقوق
• طماطم
• موز
• تفاح

متى ترى الطبيب في حكة الأذن؟
إذا استمرت الأعراض لأكثر من 10 أيام أو ساءت بمرور الوقت ، فاتصل بطبيبك واطلب العناية الطبية الفورية لهذه الأعراض الأكثر خطورة. إذا كنت تعاني من أي من الأعراض التالية ، فقد تحتاج إلى مساعدة طبية.
•ضيق التنفس
• الصفير •الشرى
• صداع حاد أو التهاب الحلق
• تورم وجهك • صعوبة في البلع
Category: أعمال ومال
-
بالطب البديل .ما هي طريقة علاج حكة الاذن ،اسباب وعلاج حكة الاذن بزيت الزيتون.
-
تعرفوا ما هو..التقزم الطولي أسبابه وعلاجاته – مشاركة الدكتور: رافد علاء الخزاعي.

التقزم الطولي أسبابه وعلاجاته \ الدكتور رافد علاء الخزاعي
في صباح يوم اياري جميل ومن على شاشة الفضائية البغدادية المميزة في غرفة تصويرها المطلة على شارع ابي نواس في تصميم فضائي مفتوح من الجهات الأربع حيث حدائق ابي نواس الجميلة ونصب شهرزاد وشهريار وشاطئ دجلة الذي يلتف حول الكرادة بانحناءة الام حول ابنتها الكرادة المميزة التي كانت حسب ما يذكر في كتب التاريخ أنها الإطلالة الأولى لبغداد في الزمن القديم حيث كان تجار الساسانيين يبنون قصورهم بعيدا عن طفسيون (سلمان باك) وكانت تسمى كلوذيا من هذه الفضاء الذي يجعلك تعيش في قلب بغداد وأنت ترسل تحياتك لكل مشاهدي ومتلقي البغدادية عبر شاشة التلفاز في يسعد صباحك يا عراق كأنك تشعر أنت ضيف مميز في كل بيت عراقي وعربي وتشعر انك ترسل تحيات الصباح إلى ديار الغربة محملها بنسائم دجلة وأصوات بلابل بغداد وحكايات شهرزاد في إلف ليلة وليلة حول رحلة سندباد إلى جزيرة الأقزام والى حكيم الأقزام والقصص الجميلة من خلال ذلك وكيف كان البلاط العباسي مليء بالمهرجين الأقزام وعن الأقزام في بلد الأهرامات وقد كان في الأقزام المصرية تشويه جسدي، حيث كانوا يتميزون برأس كبير وجذع طبيعي وأطراف قصيرة. وكان أكثر ما يكلفون به هو رعاية الحيوانات الأليفة وصناعة الحلي. ومنذ بداية الدولة الوسطى أصبحوا يظهرون كأتباع لسادتهم. وكان أشهر الأقزام المصرية يسمى “سنب” وقد عاش في عصر الأسرة الخامسة، وكان موظفا كبيرا يتمتع بكثير من الألقاب الاجتماعية والدينية والشرفية. وتزوج من امرأة ذات بنية طبيعية، ودفن في قبر فخم قريب من هرم خوفو بجبانة الجيزة وحكايتها الحديثة التي لم تدون في كتب التاريخ بعد كانت حول الأقزام الذين فقدوا طول القامة والحكمة المنشودة الجدد الذين يحاولون تحويل العراق إلى بلد الأقزام وهي مشابه لقصص نوع أخر من الأقزام من صنع الخيال تعود نشأته إلى أساطير شعوب وسط أوربا وخصوصا ألمانيا منذ العصور قديمة وهذه الأساطير تصور الأقزام في صوره فكاهية أحيانا وفي صورة مخلوقات ذات قوة سحرية أحيانا أخرى ومع أن الأقزام الخياليين يشبهون الحقيقيون في قصر القامة فأن شكلهم العام يختلف حيث أن الرجل الخيالي رجل كبير في السن له بشرة بيضاء ولحية بيضاء وغالبا يعيش عمرا طويلا أكثر من الإنسان العادي ولشهرة قصص الأقزام وأساطيرهم فقد أنتجت شركة (ديزني ) فيلما للأطفال لأشهر قصصهم وهي قصة ( الأميرة والأقزام السبعة ) عام 1937 م التي يعود في أصلها إلى أسطورة أوربية قديمه كما أصدرت كتب كثير في القرن العشرين تحكي هذه القصة لأطفال العالم في صور مختلفة وبلغات العالم المختلفة .
لكنها اليوم أصبحت حقيقة حيث قامت مجموعة من قصار القامة الأقزام في الصين وبمعونة من الحكومة الصينية وسعيا وراء التخلص من التمييز وصعوبة التكيف في مجتمع “طوال القامة” فقاموا ببناء قرية لهم في جنوب الصين في مدينة كونمنج Kunming التابعة لمقاطعة يونن Yunnan الصينية . قرية خاصة بالأقزام ويشترط للراغبين في السكن بقرية الأقزام هذه ان لا يتجاوز طوله (129 سم) ولا يتجاوز عمره 40 سنة.وسرعان ما أصبحت القرية محط أنظار الزوار ولاقت إعجاب الكثير من السائحين ففي هذه القرية التي تشبه الخيال بلغ عدد الأقزام الساكنين في القرية إلى 120 شخص وقاموا ببناء مركز شرطة خاص بهم وتشييد منازل خاصة بهم بإشكال فطر وأكواخ تشبه بيوت الأقزام في الروايات والحكايات الخرافية ويقومون الاستعراضات والحفلات التي تنقل المشاهد إلى بلاد العجائب وقاموا بإطلاق اسم “إمبراطورية الأقزام” على قريتهم العجيبة. كانت إطلالتنا صباح هذا اليوم حول موضوع مهم ومن هنا تأتي أهمية إلقاء الضوء على المشاكل والأمراض المسببة للتقزم ذلك الوصف غير المريح والذي جرى الآن استبداله بتعبير قصر القامة من أجل تكوين وعي أسري اجتماعي يمكنه التعرف على المرض قبل ضياع فرصة علاج المرض أي قبل مرحلة البلوغ.
إن التقزم في الجيل الجديد بعد إن أعلنت وزارة حقوق الانسان العراقية ووزارة الصحة ازدياد نسبة التقزم عند الأطفال في العراق إلى نسبة 24% إي 24 حالة من كل إلف طفل وهي نسبة عالية مع إمكانات العراق المادية وهو بلد النهرين ويطلق عليه سابقا بلد الهلال الخصيب .فقد أكد المتحدث باسم وزارة حقوق الإنسان كامل أمين لمراسل (الوكالة الإخبارية للإنباء): إن العراق يشهد حالات صحية فيها العديد من المشاكل تأتي في مقدمتها التقزم عند الأطفال حيث بلغ حتى العام الحالي نحو 24% وعدم وصول المياه النظيفة إلى الأطفال وصل نسبته حتى ألان إلى نحو 20% كما أن الواقع التعليمي للطفل فيه مشاكل فلا زالت المناهج قديمه وطرق التدريس غير جاذبة للأطفال. وأكد أمين: أن هذه المؤشرات تحتاج إلى ضرورة أعادة التخطيط لها من خلال زيادة الموارد البشرية والمالية للنهوض بها وبأسرع وقت ممكن كون بقاء أو زيادة تلك المؤشرات والنسب سيؤدي إلى الزيادة في المشاكل وصعوبة السيطرة عليها مستقبلا. كما أشارت النتائج إلى أن 99% من الولادات في العراق يتم تسجيلها، كما أن معدل وفيات الأطفال قبل بلوغ السنة الأولى من عمرهم هو 32 وفاة لكل 1000 ولادة حية، ما يعني وفاة 35,000 طفل حديث الولادة سنويا. وتشير النتائج أيضا إلى أن 1 من كل 4 أطفال يعاني من تأخر في النمو الجسدي والذهني نتيجة لنقص في التغذية. وبينما يسجل وينتظم بالدوام 9 من كل 10 أطفال في المدارس الابتدائية، يتخرج 4 فقط من هذه المرحلة في الوقت الصحيح. كما يتعرض 1 من كل 3 أطفال – نحو 3.3 مليون طفل إلى العنف الشديد كأسلوب للتهذيب وضبط السلوك. جدير بالذكر، أن المادة 29 من الباب الثاني في الفقرة الثالثة من الدستور العراقي الذي تم إقراره عام 2005، كفلت ان يحظر الاستغلال الاقتصادي للأطفال بصورة كافة، وتتخذ الدولة الإجراءات الكفيلة بحمايتهم، فيما نصت الفقرة الأولى من المادة 30 على أن تكفل الدولة للفرد والأسرة، خاصة الطفل والمرأة الضمان الاجتماعي والصحي والمقومات الأساسية للعيش في حياة كريمة تؤمن لهم الدخل المناسب والسكن الدائم.
أشار تقرير منظمة الأمم المتحدة للطفولة “اليونيسيف” الذي نشر في شهر نيسان إلى أن عدد الأطفال الذين يعانون من التقزم في الأردن بلغ 65 ألفاً. ويؤكد التقرير على أن الفئات المحرومة والمهمشة في المجتمع هي الأكثر تأثراً بحالات سوء التغذية والتقزم، فعلى المستوى العالمي يعاني ثلث الأطفال والطفلات الريفيين / الريفيات دون سن الخامسة من التقزم ، مقابل معاناة ربع الأطفال والطفلات في المناطق الحضرية. إلا أن الأرقام تشير إلى أن (55%) من أطفال اليمن يعانون من التقزم ، ويعاني ثلثي الأطفال في المناطق الحضرية باليمن وبنسبة (44.2%) منه. كما أن ثاني أعلى نسبة من الأطفال / الطفلات منخفضي الوزن موجودة في اليمن وهي (58%) بعد أفغانستان. كما يرتبط ارتفاع معدل حالات التقزم في العالم بحالة الفقر ، حيث إن معدل إصابة الأطفال والطفلات دون الخامسة في المجتمعات الأشد فقراً هي ضعف احتمالات إصابة نفس الفئة في المجتمعات الأكثر ثراء. وهي نفس الدول التي تعاني من فساد حكومي وتقزم سياسي انبطاحي مما يسمى بالدول النائمة.وقد أشرت منظمة الأمم المتحدة متمثلة بمنظمة الصحة العالمية ناقوس الخطر وأجرت تقيم وبحوث و ودراسات استقصائية وإحصائية على المستوى العالمي والوطني وقد وجدت إن تناسب أفقي مع معدلات الفقر والحروب والمجاعات وانتشار الفساد الحكومي والسياسات الاقتصادية الخاطئة والجهل مع ازدياد نسبة التقزم واعتبرت انخفاض نسبة التقزم والوفيات تحت سن الخامسة من العمر هي إحدى المؤشرات التي تدل على الرقي والتقدم للدول في المعايير التقويمية للرقي والتنمية الوطنية.
اعتبر اليونيسيف أن تسريع التقدم بات ممكنا وضروريا الآن لمكافحة إعاقة النمو الذي وصفه بـ”الوجه الخفي للفقر”، إذ يقارب عدد الأطفال الذين يعانون منه 165 مليون طفل دون الخامسة من العمر في أنحاء العالم.ويعتبر (التقزم) عند الأطفال من الأمراض المتعذر القضاء عليها، ويسببه في معظم الحالات سوء التغذية أثناء فترات النمو المهمة في مرحلة الطفولة. وسوء التغذية يمكن أن يجعل الطفل قصيرا جدا بالنسبة لعمره ويحول دون النمو الطبيعي للمخ وعدم تطور المقدرات الإدراكية لديه.إن الرقم المتوسط للتقزم في دول العالم المتقدمة هو 1 حالة لكل 25000 طفل .يجب أن يعرف الوالدان أن الطفل قصير القامة لا يعد قِزماً في كل الأحوال فثمة معايير طبية تحدد صنف الأقزام كأفرادٍ في المجتمع من بين ذوي القامات القصيرة، إذ أن هؤلاء الأخيرين، لا يقل طولهم عن المعدل العادي للقامة الذي يصل إلى درجة تسمى بالانحراف النموذجي.أما تعريف التقزم لدى شخص ما فهو الطول الذي يقل عن متوسط أقرانه، بالعمر، والجنس، والشروط البيئية، والنفسية ذاتها.إن التقزم أو القزامة تعرف علميا إن طول البالغين هو اقل من131 سم للذكور و124سم للإناث وللتقزم أسباب كثيرة منها وراثية تتعلق بالتاريخ المرضي والوراثي للأب وإلام ومنها صحة الام إثناء الحمل أو قبل الحمل وتأثيرها على الجنين ومنها صحة الوليد إلى عمر خمس سنوات .
أسباب التقزم
إن الأسباب الوراثية تشكل نسبة بسيطة من أسباب التقزم الأخرى فهنالك حالة الودانة ( Achondroplasia ) هو مرض وراثي للهيكل العظمي، حيث يكون هناك تعظم غضروفي باطني ناتج عن التقزم. وتتحد المشاشات والجدول الغضروفية مبكراًً ولا يتم نمو العظام الطويلة ، وتثخن العظام الطويلة وتقوى ويعرف أيضاً بالخثل الغضروفي. الودانة هي حالة جينية وراثية تؤدي إلى قصر القامة بشكل غير طبيعي أي القزامة، وهي السبب الأكثر شيوعا لقصر القامة مع أطراف قصيرة على نحو غير متناسب وهي ما نراه في الشارع وقد يستغلون هولاء في المسرح والسينما والسيرك ويصبحون نجوما فيما بعد ولعل سلسلة فلم الرجل البطريق خير دليل على ذلك وهم يتميزون بطيبة قلب كما في رواية احدب نوتردام وغالبا ما يتركون المدرسة مبكرا بسبب الوصمة الاجتماعية والشعور بالنقص ولكن بعضهم وصل إلى درجات متقدمة من التحصيل الأكاديمي.في بعض الحالات، يرث الطفل الودانة من أحد الوالدين ، ولكن معظم الحالات – حوالي ٩٠٪ – هي سبب طفرة جديدة في الأسرة. هذا يعني أن الوالدين يكونوا من طول متوسط وليس لديهم هذا ألجين غير الطبيعي. ومع ذلك، فإن الناس مع الودانة لديهم فرصة ٥٠ في المائة لتمرير هذا ألجين للطفل. إذا كان كل من الوالدين يعاني من الودانة ، فهناك فرصة بنسبة ٥٠٪ لإنجاب طفل مع والودانة، فرصة ٢٥ في المائة إن الطفل سوف لن يرث هذا ألجين وأن يكون ذو طول متوسط ، وهناك فرصة بنسبة ٢٥٪ أن الطفل سيرث جين واحد غير طبيعي من كل من الوالدين، والتي يمكن أن تؤدي إلى مشاكل في الهيكل العظمي الحاد الذي يؤدي في كثير من الأحيان في الوفاة المبكرة. الآباء الذين تتجاوز أعمارهم ٤٥ عاما لديهم فرصة أكبر لإنجاب الأطفال الذين يعانون من اضطرابات وراثية معينة بما في ذلك الودانة. ولم يكشفوا الباحثين طفرة في الحيوانات المنوية بشكل خاص ما يرتبط هذا الاضطراب.
يتميزون مرضى الودانة بعدم تناسق طول الإطراف مع طول الجسم حيث الإطراف صغيرة نسبيا إلى الطول الكلي , قصر الأطراف العليا والسفلى ، ويكون العضدين والفخذين أكثر قصراً من الساعدين والساقين – كبر حجم الرأس مع الجبين البارز وتصفيح جسر الأنف – أسنان مزدحمة أو منحرفة – انحناء أسفل العمود الفقري – وهي حالة تسمى أيضا قعس الذي قد يؤدي إلى حداب، أو تكون حدبة صغيرة بالقرب من الكتفين التي عادة ما تختفي بعد أن يبدأ الطفل المشي – القنوات الفقرية الصغيرة – قد يؤدي إلى ضغط الحبل ألشوكي في سن المراهقة. في بعض الأحيان الأطفال الذين يعانون من الودانة قد يموتون فجأة في مرحلة الطفولة أو في مرحلة الطفولة المبكرة في نومهم بسبب ضغط النهاية العلوية من النخاع ألشوكي، والتي تتدخل في التنفس. – انحناء الساقين – القدمين مسطحتين التي تكون قصيرة وعريضة – مساحة زائدة بين أصابع المتوسطة وإصبع الخاتم – ضعف توتر العضلات ومفاصل فضفاضة – تكرار التهاب الأذن الوسطى الذي قد يؤدي إلى فقدان السمع – الذكاء طبيعي – تأخر مراحل تطور الطفل مثل المشي والذي قد تحدث بين ١٨ إلى ٢٤ شهرا بدلا من حوالي سنة واحدة من العمر.
الكشف المبكر
يمكن الكشف المبكر عن الودانة قبل الولادة عن طريق استخدام الموجات فوق الصوتية قبل الولادة. يمكن إجراء اختبار الحمض النووي قبل الولادة للكشف عن جود زيجوت متماثلة ، حيث تكون نسختين موروثين من ألجين الطافر، وهي حالة قاتلة مما يؤدى إلى ولادة ميتة. والحالة الوراثية الثانية هي متلازمة تيرنر (Turner syndrome) هي متلازمة توجد في الإناث الذين يمتلكون نسخة واحدة فقط من الصبغ (خ)( X chromosome) في خلاياهم. في حالة الأنثى التي تولد بمتلازمة تيرنر يكون لديها إكس (x) واحدة، أي يكون المجموع الكلي للكر وموسومات والجينات هو خمسة وأربعين لدى الأنثى التي تحمل متلازمة تيرنر، في حين أن البنت الطبيعية تحمل ستة وأربعين كروموسوم وجين كما هو معروف.
يمكن تشخيص متلازمة ترنر بواسطة بزل خلال فترة الحمل، أو من خلال اختبار بار. في بعض الأحيان يتم تحديد الأجنة الذين يعانون من متلازمة ترنر من خلال الموجات فوق الصوتية الغير طبيعية (خلل في القلب، شذوذ في الكلى، رطب كيسي واستسقاء)، وبعض التشوهات الخلقية ويحدث هذا نتيجة إن نقص ألصبغي (X) لديها والذي يحمل مجموعة من الجينات المهمة للجسم والغير جنسية أدى إلى اعتلال عام في الجسم، على الرغم من أنه لم ترتفع مخاطر التكرار، فمن المستحسن في كثير من الأحيان تقديم المشورة الوراثية للعائلات الذين كانوا يعانون من هذه المتلازمة خلال الحمل أو لديهم طفل يعاني منها.إن من مضاعفات مرض ترنر هو قصر القامة اقل من 145 سم ونمو عقلي بطيء ولكن معدلات الذكاء ضمن الحدود الطبيعية والعيوب الوراثية في القلب والكلية وهي ذات وجه مميز حيث تكون الأذن ذات مستوى منخفض عن الطبيعي ومصابة بحول في العينين, يكون الصدر عريض وتكون المسافة بين حلمتي الثديين أكبر من المسافة الطبيعية و عيوب خلقية في الجهاز التناسلي وعدم وجود الدورة الشهرية (الطمث) مما يؤدي إلى العقم الأولي.
العامل الوراثي
كما إن هناك قصر القامة العائلي والتي يكون فيها الوالدين يعانون من قصر قامتهم وهنالك أقوام في إفريقيا واسيا يمتازون بقصر القامة وكأنهم عالم الأقزام الذي نشاهده في أفلام الكارتون مثل الأقزام الإفريقيون «النيغريلّو» المنتمون إلى السلالة الزنجية يتصفون بالقامة القصيرة التي يراوح طولها بين 133سم و144سم، وهم صغار الحجم، ومكتنزو الأجسام، أذرعهم طويلة، وسيقانهم قصيرة، وبشرتهم سوداء غير داكنة مائلة للصفرة، كما يتصفون بالشعر المفلفل الصوفي الملمس، والشفتين الغليظتين البارزتين غير المقلوبتين، والفم الواسع البارز إلى الأمام، وعظام الوجنتين البارزة. وتتخذ الجبهة عندهم شكلاً قريباً من المثلث المتساوي الساقين، وينمو الشعر على وجوههم وعلى أنحاء أجسامهم كافة وهم متشابهون مع أقزام الملايو وسومطرة والفلبين وجزر المحيط الهندي ويسمى هولاء الأقزام الآسيويون «النغريتو»يعيشون في نطاق الغابات الاستوائية في جنوب شرقي آسيا، يتصفون بقامة قصيرة لا يزيد معدل طولها على 148سم، ورأس عريض أو متوسط العرض، ووجه مستدير صغير، وبشرة سوداء داكنة مصفرّة وأنف ضخم غير أفطس، وشعر مفلفل صوفي نادر على الوجه والجسم، كما يتصفون بتناسق أعضاء الجسم،ويُصنفون عادة ضمن السلالة الأسترالية ولكن في أحيان كثيرة نجد إن بعض هؤلاء الأطفال ينمون طبيعيا وبسرعة عند مرحلة البلوغ .
وترجع أسباب قصر القامة إلى عدة أسباب ومعظم الأسباب التي تؤدى إلى القزامة هي اضطرابات وراثية، ولكن الأسباب غير محددة في جين أو كروموسوم محدد ولقد وجد إن معظم هذه الاضطرابات حدثت نتيجة طفرة جينية عشوائية في الحيوانات المنوية للأب أو بالمبيض بالنسبة للأم بدلا من أن تكون في التركيب الجيني الكامل للوالدين, وهولاء بحاجة الى مشورة وراثية قبل التخطيط للحمل.إن صحة الام قبل وبعد الحمل تلعب دورا مهم في نمو وصحة الجنين والطفل حيث بعض الأمراض التي تصيب الأم الحامل، كالحصبة وتسمم الحمل، والوحام الشديد وضعف التغذية أثناء الحمل, والحمل المكرر لفترات متقاربة اقل من أربع سنوات أو الحمل الام وهي لازالت ترضع طفلها الأكبر قد تؤدى في كثير من الأحوال إلى إنجاب مولود صغير الحجم، يعاني من مشكلة قصر القامة فيما بعد ، كذلك التشوهات العظمية الغضروفية الوراثية والتي تؤثر على النمو الطبيعي للعظام والغضاريف، وعدم وجود التنسيق في شكل البنية الجسدية ولكن قصر القامة لا تكون حادة جدا في هذا النوع.
من خلال البحوث والدراسات بينت ارتباط تقزم الأطفال بجنس الطفل وعمره ونمط الولادة وطول الأم ومنسب كتلة الجسم للأم والفترات الفاصلة بين الولادات السابقة وعدد أفراد الأسرة ودرجة مؤشر الثروة للأسرة وإتاحة مرافق الإصحاح المحسنة ووجود الإسهال وتثقيف الوالدين وتعاطي الأم للتبغ وولادة الأم أثناء فترة الحصار الاقتصادي والحروب والمجاعة والجفاف. ويمكن التقليل في انتشار التقزم خلال العقد المنصرم إلى التحسينات في ثروة الأسرة والإصحاح وتثقيف الوالدين والمباعدة بين الولادات وتعاطي الأم للتبغ. ويمكن زيادة خفض انتشار التقزم من خلال تعجيل تغطية مرافق الإصحاح المحسنة وإطالة الفترات الفاصلة بين الولادات واستئصال تعاطي الأم للتبغ والكحول وإتباع التغذية الصحية.
إن صحة الوليد ولحد عمر خمس سنوات فترة مهمة في البناء الجسماني والجسدي والنفسي للطفل وهي تحدد استشراف الصحة المستقبلية للإنسان كما يمكن إن يكون قصر القامة عند الأطفال أحد الأعراض كجزء من أعراض المرض الأساسي ويختلف سبب قصر القامة طبقاً لاختلاف نوعية المرض، فمثلا المواليد الذين يعانون من إمراض القلب الوراثية يصاحبها قصر القامة وكذلك بعض أمراض الجهاز الهضمي وعلى رأسها النزلات المعوية المزمنة وحساسية الحنطة والالتهابات المعوية بالديدان والطفيليات مثل الإسكارس والإنكلستوما والتي تصيب الأطفال نتيجة نقص العناية بالصحة العامة مما تسبب متلازمة سؤ الامتصاص وأمراض الجهاز التنفسي وعلى رأسها الربو المزمن وأمراض الجهاز البولي والكلى مثل التناذر الكلوي وبعض أمراض الجهاز العصبي ونقص الفيتامين وسوء التغذية الأخرى .كما هنالك أمراض خمول الغدة الدرقية الولادي أو الوراثي المسمى متلازمة بيندر وهي خلل في الهرمون الدرقي ومستقبلاته مما يسبب خللا في العملية الايضية مما يؤدي الى قصر القامة والعوق الذهني.
وهنالك مرض قصور الغدة النخامية في إفراز هرمون النمو أو خلل في استقلاب هذا الهرمون في الكبد وهو ينتج من أسباب متعددة أهمها سؤ التغذية إثناء فترة الرضاعة وما بعد الفطام , وتفرز الغدة النخامية عددا من الهرمونات التي تتحكم في النمو بصورة مباشرة مثل هرمون النمو Growth Hormone أو بصورة غير مباشرة من خلال تحكمها في إفراز الغدد المستهدفة مثل هرمون التحكم في الغدة الدرقية Thyroid Stimulating Hormone TSH أو هرمونات التحكم في الغدد التناسلية (الخصيتين أو المبايض) Gonadotropins وأخيرا هرمون التحكم في الغدة الكظرية Adrenocorticotrophic Hormone ACTH حيث تؤثر هرمونات الغدد المستهدفة مثل الغدة الدرقية والغدة الكظرية في عملية النمو تأثيرا رئيسيا غير أن أهم اللاعبين في ساحة النمو هو التحكم في الغدة الدرقية, ولاشك في أن وجود نقص في هرمون النمو, ويليه هرمون التحكم في هذه الهرمونات يمكن أن يؤدي لتأخر النمو. تبلغ نسبة الإصابة بنقص هرمون النمو في المجتمعات الأوربية واحدا إلى أربعة آلاف, وهي مقاربة مع النسبة في العراق ولكن زيادة الإصابة بمرض السكري وإمراض الغدد الصماء الأخرى في ظل الحروب والحصار الاقتصادي واليتم المبكر وغياب الرعاية الصحية ووسائل التشخيص والعلاج فأقم هذه المشكلة ولذا فليس من المنطقي التعامل مع مشكلة التقزم الناتج عن نقص هرمون النمو باعتبارها مشكلة نادرة خاصة مع التطور العلمي الذي وفر إمكانية علاج هذه الحالات بصورة كاملة شريطة تشخيصها بصورة مبكرة.
إن أسرع معدل للنمو هو نمو الجنين داخل رحم الأم أما بعد أن يخرج الجنين إلى الحياة فإن المعدل الأسرع لهذه العملية يكون بعد الولادة مباشرة ثم يأخذ المعدل في التناقص ليصل إلى أدنى مستوى له في مرحلة الطفولة المتوسطة ثم يعاود الانطلاق مرة أخرى قبيل البلوغ مباشرة ثم يتباطأ هذا المعدل مع البلوغ نتيجة لوصول العظام إلى طولها النهائي والتحام أطراف هذه العظام.من خلال هذه المداخلات يلعب الفقر وسوء التغذية دورا مهما كسبب رئيسي من أسباب قصر القامة على مستوى العالم كله حيث يكون معدل النمو في الأقطار المتقدمة اقتصاديا أفضل منه في باقي بلدان العالم.وأخيرا, تأتي الأمراض المزمنة كسبب من أسباب تأخر النمو.من المهم أيضا أن نؤكد أهمية الاكتشاف المبكر لحالات التقزم المحتمل في سن الطفولة حيث يمكن في هذا الوقت الاستفادة الكاملة من العلاج بهرمون النمو وربما تلافي المشكلة بالكامل. ومن المفيد أيضا أن نذكر أن توافر هرمون النمو ونجاح استخدامه في علاج هؤلاء المرضى قد فتح الباب لتجربته واستخدامه في علاج بعض حالات التقزم الناتجة عن أسباب وراثية مثل حالات التيرنر والحالات التي يحدث فيها التقزم بسبب الأمراض المزمنة مثل الفشل الكلوي المزمن لدى الأطفال.
إن إمكانية وصول الأمهات وأطفالهن إلى الرعاية الصحية الأولية وتوفير الغذاء الكافي والمكملات الغذائية المناسبة، والعناية الصحية اللازمة لهن ولأطفالهن، وتوفر الخدمات الصحية والمياه النظيفة والصرف الصحية والنظافة الجيدة، جميعها تساهم وبشكل كبير في الحد من تعرض الأطفال والطفلات لحالات التقزم.إن الآثار المضاعفة التي تقع على عاتق النساء اللاتي يعانين من سوء التغذية في مرحلة الطفولة، حيث أنهن عرضة في المستقبل الى أن يلدن أطفالاً يعانون من انخفاض في الوزن ، خاصة عند الفتيات الصغيرات اللاتي يتزوجن وينجبن بدون أية استشارات خاصة بتنظيم الأسرة، وقبل أن الضرر الذي يسببه التقزم لنمو الطفل لا يمكن إصلاحه. وإن نقص التغذية في بداية الحياة له عواقب وخيمة على الدخل والتعليم والإنتاجية في المستقبل. تقرير جديد لليونيسيف يكشف عن ارتفاع معدل انتشار التقزم بين الأطفال دون سن الخامسة، ويحدد الفرص الهائلة المتاحة لجعله مشكلة من الماضي. في إيجاد استراتيجيات وطنية وأممية تساهم في تقليل هذه المشكلة. فالأطفال الذين يعانون من التقزم أقل تحصيلاً في المدارس، ويحصلون على رواتب أقل عند العمل ويتعرضون لمخاطر أكبر بكثير من الإصابة بالسمنة والأمراض المزمنة في وقت لاحق من العمر.ويمكن إرجاع ثلث إجمالي وفيات الأطفال دون سن الخامسة إلى نقص التغذية. وهذه تعتبر إحدى المؤشرات المهمة لتقيم التنمية المستدامة إن تأسيس التغذية الجيدة أكثر بكثير من مجرد توفير الغذاء. وإن توعية الأمهات حول أهمية الرضاعة الطبيعية الخالصة في الأشهر الستة الأولى هو أمر حاسم، وكذلك ضمان تحصين الطفل وتوفير مياه الشرب النظيفة ومعرفة التدابير الصحية البسيطة مثل غسل اليدين بالصابون.ان الاهتمام بالطفولة وصحة الأسرة هو المدخل الحقيقي لبناء مجتمع تنموي مستدام في ظل العدالة الاجتماعية التي لا تتيح للأقزام السياسيين بالتحكم في رقاب الشعوب علينا إن نشن استتراتيجية مشتركة ضد التقزم الطولي والتقزم السياسي لأنهما وجهان لعملة واحدة.
وكما قال الشاعر حمد العصيمي:
قبحت يا زمن الأقزام من زمن وقبحت قيمُ الأقزام من قيم ِ
بكل ارض أرى قزما يطاولني ما اكبر الفرقَ بين الطول والقزم
ففاقد الشيء لا يعطيه من عدم ٍ لا يخلق الشي إلا الله من عدم
-
دراسة يابانية: القهوة تفيد القلب والأوعية الدموية
دراسة يابانية: القهوة تفيد القلب والأوعية الدموية
الخميس 21 نوفمبر 2013 / 19:11بدو أن القهوة تمنح الجسم فوائد غامضة تعزز صحة القلب، حيث كشفت دراسة يابانية صغيرة أن الكافيين في القهوة قد يساعد الأوعية الدموية الصغيرة على العمل بشكل أفضل وخفض ضغط الدم.
وتبين أن فنجان من القهوة التي تحتوي على الكافيين يسبب زيادة في تدفق الدم خلال الأوعية الدموية الصغيرة بنسبة 30 بالمائة، مقارنة بالقهوة منزوعة الكافيين.
وعرض الباحث ماساتو تستسوي أستاذ قسم الصيدلة في جامعة جزر ريكيو نتائج بحثه أمس خلال مؤتمر جمعية القلب الأميركية المنعقد في دالاس.
ورغم أن العلماء لم يتمكنوا من معرفة سبب هذه الفائدة، خاصة أن القهوة تسبب ارتفاع ضغط الدم الذي يضر الشرايين، إلا أن دراسات سابقة قد أشارت إلى علاقة القهوة بانخفاض خطر الإصابة بالنوبات القلبية، وأمراض القلب والسكتة الدماغية. ووجد الباحثون أن الجرعات الكبيرة من الكافيين قد تحسن الشرايين الكبيرة.
شارك في الدراسة 27 شخصاً بالغاً من الأصحاء الذين لم يشربوا القهوة بانتظام، وتراوحت أعمارهم بين 22 و30 عاماً. وطلب منهم تناول فنجان قهوة سعة 147 ملل، وتناول البعض قهوة بالكافيين والآخرون منزوعة الكافيين.
وقاس الباحثون تدفق الدم عند الإصبع باستخدام تقنية الليزر. وتكررت التجربة بعد يومين مع استبدال نوع القهوة التي تناولتها كل مجموعة من المشاركين.
ووجد الباحثون أن تدفق الدم في الأوعية الدموية الصغيرة تحسن بنسبة الثلث تقريباً، واستمر تأثير ذلك التحسن لمدة 75 دقيقة بعد شرب القهوة. وظلت مستويات ضربات القلب كما هي لدى جميع المشاركين، بغض النظر عن وجود الكافيين أو عدم وجوده، علماً بأن القهوة التي تحتويه ترفع الضغط قليلاً.
وقال تستسوي إن تحسن تدفق الدم قد يكون سببه تحسن وظيفة البطانة الداخلية للأوعية الدموية. ويؤثر هذا التحسن على تفادي النوبات القلبية
-
تشارك جمعية الفجيرة الاجتماعية الثقافية”في منتدى الشرق الأوسط (ICEF) بسلطنة عمان
[ATTACH=JSON]n191418[/ATTACH]
“الفجيرة الاجتماعية الثقافية” تشارك في منتدى الشرق الأوسط (icef) بسلطنة عمانالإمارات، الفجيرة، 15 فبراير 2024 ـ تشارك جمعية الفجيرة الاجتماعية الثقافية في منتدى الشرق الأوسط للمنح الدراسية 2024، الذي تنظمه شبكة آيسيف الدولية (icef) بالتعاون مع مؤسسة مؤتمرات الخليج (gc) ، وتستضيفه العاصمة العمانية مسقط خلال الفترة من 17 إلى 19 فبراير 2024.
ويضم وفد الجمعية، سعادة الدكتور خبير خالد الظنحاني رئيس مجلس إدارة الجمعية، والدكتور حمد البقيشي المدير التنفيذي للجمعية، والذي سيشارك في برنامج المنتدى الحافل بالفعاليات المعرفية والورش التفاعلية واللقاءات الحوارية التي تثري المهارات والمعارف والخبرات، وتمكن من الاطلاع على أحدث الممارسات العالمية في مجال التعليم وصناعة المحتوى المعرفي.
وقال سعادة خالد الظنحاني “إن مشاركة “الفجيرة الثقافية” في هذا الحدث، تأتي في إطار حرصها على الحضور الإماراتي الفاعل في مختلف المناسبات المعرفية التي تقام على الصعيدين العربي والعالمي، ومدّ جسور التواصل المعرفي وتأكيد روابط التعاون المشترك إلى جانب عقد سلسلة من اللقاءات والاجتماعات مع نخبة من الخبراء والمسؤولين الأكاديميين بما يسهم في تدعيم الشراكات الثقافية والمجتمعية التي تجمع بين مختلف الجهات الدولية”.
وأضاف “يتيح المنتدى لنا ولجميع المشاركين فرصة التواصل والحوار مع أكثر من 100 مؤسسة رائدة في المنح الدراسية؛ لبناء شراكات مستدامة بين الممولين الحكوميين والمؤسسات الأكاديمية التي تسعى لاستقطاب الطلبة الدوليين، وتعزيز الشراكة بين الحكومات والجامعات الرائدة، إضافة إلى تشجيع المؤسسات الأكاديمية للحصول على الاعتراف من هيئات الاعتماد الدولية، والتواصل مع صُنّاع السياسات المهتمين بتطوير وتجويد برامج المنح الدراسية الدولية”.
ويشار إلى أن شبكة آيسيف الدولية (icef) تُعدُّ مؤسسة عالمية متخصصة في مجال التعليم العالي والمنح الدراسية، وتنظيم المؤتمرات والمعارض التعليمية، وتأسيس شبكة من الشراكات التعليمية العالمية عبر فعالياتها وأنشطتها السنوية في مختلف دول العالم.
– كلام الصور:
1 ـ خالد الظنحاني وحمد البقيشي.
2ـ خالد الظنحاني وحمد البقيشي في إحدى فعاليات الجمعية.
– للاستفسار:
+971505789888
المكتب الإعلامي
جمعية الفجيرة الاجتماعية الثقافية
دولة الإمارات العربية المتحدة
[ATTACH=JSON]n191419[/ATTACH] -
نقدم لكم ملفاً كاملاً عن مرض الصدفية انواعه وعلاجه..
ملف عن بعض الأمراض الشائعة في عصرناالتدخين يؤدي لنشاط الصدفية
د. عبدالله أبانمي*
الصدفية مرض جلدي مزمن وغير معد من أكثر الأمراض الجلدية شيوعاً ولا تقتصر على الجلد فقط بل تشمل الأظفار وفروة الرأس وكذلك اصابة المفاصل، وهو مرض منتشر حيث تراوح نسبة حدوثه بين 1 و3% ويصيب كافة الأعمار وتلعب الوراثة دوراً محدوداً في ظهور المرض، ومرض الصدفية يحدث نتيجة سرعة انقسام خلايا الجلد.
وتتميز الصدفية بظهور بقع حمراء تغطيها قشور ذات لون فضي بأحجام مختلفة وتظهر غالباً على فروة الرأس والركبتين والمرفقين وأسفل الكاحل وأظفار اليدين والقدمين والصدر والبطن والأعضاء التناسلية وتؤدي الى تغير لون الجلد، عادة الصدفية مرض مزمن ولكن قد تحدث بصورة حادة وفي بعض الحالات تنتشر الصدفية في جميع أجزاء الجسم مع ظهور أعراض حادة وشديدة قد تستدعي تنويم المريض في المستشفى.
أسباب المرض:
مرض الصدفية مثل العديد من الأمراض غير معلوم سبب حدوثه على وجه الدقة ولكن هناك العديد من الظواهر الطبية التي تفسر سبب حدوثه ومنها:
– الوراثة فهناك حوالي 20% من مرضى الصدفية لديهم على الأقل اصابة أحد أفراد العائلة بالصدفية، وقد اكتشف الباحثون مؤخراً واحد من الجينات وثيقة الصلة إصابة بالصدفية وهذا الأمر يدعو للتفاؤل بقرب التوصل لعلاج فعال لهذا المرض المزمن.
– الهرمونات حيث تنعكس التغيرات الهرمونية على الإصابة بالصدفية، حيث يزداد انتشارها عند سن البلوغ وكذلك تتغير طبيعة الصدفية أثناء الحمل عند المراة.
– بعض العقاقير تزيد من حدة الصدفية وانتشارها، مثل مضادات الملاريا وبعض ادوية ضغط الدم والقلب وبعض أدوية الأمراض النفسية.
– الانفعالات والتوترات النفسية وكذلك التدخين ثبت أنها جميعاً تؤدي لنشاط الصدفية.
– الالتهابات البكتيرية وخاصة التهاب الحلق المتكرر يؤدي الى ظهور وزيادة أعراض الصدفية.
أنواع الصدفية:
– الصدفية اللويحية المزمنة (Ch.plaque psoriasis ) وهى أكثر الأنواع انتشاراً وتظهر عادة بالأكواع وأسفل الظهر وقشرة الرأس.
– صدفية فروة الرأس ( scalp psoriasis) قد تظهر كحالة منفردة وغالباً ما تكون مصاحبة للصدفية اللويحية.
– صدفية القطرات (Guttate psoriasis) وسميت هكذا لأنها تبدو كقطرات المطر المنتشرة على سطح الجلد على شكل حبيبات صغيرة وعادة تصيب الأطفال وتحدث نتيجة تكرار التهاب الجلد بالميكروسكوب السبحي.
– صدفية الأظفار (nail psoriasis) تظهر بأشكال متعددة وتصيب حوالي 50% من مرضى الصدفية ويزيد معدلها لحوالي 80 % عند الإصابة بالتهاب المفاصل الصدفي.
– صدفية ثنايا الجلد (Flexural or inverse psoriasis) يصيب هذا النوع تحت الإبطين وبين الأفخاذ وتحت الصدرلدى السيدات. وعادة ما تظهر على شكل بقع حمراء ملساء بدون قشور نتيجة احتكاك الجلد المستمر.
– صدفية اليدين والقدمين (palmoplanter psoriasis ) وتكون على هيئة مساحات ملتهبة سميكة مصحوبة بالكثير من القشور والتشققات.
– هناك أنواع نادرة مثل الصدفية المتقيحة (pustular psoriasis) حيث تنتشر البثور الصديدية على معظم سطح الجلد وكذلك الصدفية الإحمرارية (Erythrodermic psoriasis) وهذه من الحالات الشديدة والحادة التي تستدعي تنويم المريض واعطائه علاجات قوية وفعالة للسيطرة على المرض ومنع حدوث مضاعفات.
صدفية فروة الرأسالعلاج:
الصدفية مرض غير معد وأغلب أنواعه ليس لها أي مخاطر على الحياة ما عدا من الناحية الجمالية، وعلاج الصدفية يحتاج الى وقت طويل ويجب المتابعة مع طبيب مختص وعدم استخدام اي وسائل علاجية دون استشارة الطبيب مع اتباع بعض النصائح العامة مثل:
– الراحة النفسية والإبتعاد عن الإنفعالات الحادة قدر المستطاع مع التوقف عن التدخين وكذلك الأدوية والعقاقير التي تزيد من حدة المرض بعد استشارة الطبيب.
– استعمال مرطبات الجلد وكذلك الصابون المرطب وارتداء الملابس القطنية لتقليل تهيج الجلد.
– التعرض المعتدل لأشعة الشمس للإستفادة من الأشعة فوق البنفسجية خلال فترة الصباح وبعد العصر، مع تجنب الإفراط في التعرض للشمس لذوي البشرة البيضاء لما له من نتائج سلبية.
– استعمال المياه المالحة للإستحمام والعلاج مثل العلاج في البحر الميت.
علاج الصدفية:
– ينقسم علاج الصدفية لعدة مراحل حسب حدة وانتشار المرض.
(أ) العلاجات الموضعية:
– مشتقات الكورتيزون وتستخدم لعلاج حالات محددة من المرض، ويجب عدم استخدامها بدون اشراف طبي متخصص لما لها من آثار جانبية.
– مركبات القطران وهى مراهم وشامبوهات مضادة للإلتهابات ذات تأثير علاجي جيد إلا انها نفاذة الرائحة ولونها أسود . وقد تسبب تصبغ للجلد والملابس.
– الانثرالين أو الدثرانول (Dithranol) مركب فعال يهدي من سرعة انقسام خلايا البشرة، إلا أن استخدامه يحتاج لخبرة وإشراف متخصص نظراً لما قد ينتج عنه من حساسية شديدة، وخاصة عند استخدام تركيزات عالية ويجب استعماله في المستشفى.
– فيتامين د. 3 الموضعي (calcipotriol) يستخدم على شكل مرهم أو كريم وله فعالية عالية .
– حمض السليسلك له فعالية عالية في تخفيف القشور ومنع تراكم طبقات البشرة، ويستخدم على شكل مراهم أو زيوت مضافة اليه مركبات أخرى ولايستخدم للأطفال لخطورته.
– فيتامين (أ) الموضعي له فعالية كبيرة في علاج بعض أنواع الصدفية ولكن لايجب استعماله للمرأة الحامل.
(ب) العلاج الضوئي (photo Therapy):
– يعتمد هذا النوع من العلاج على الأشعة فوق البنفسجية بدرجاتها المختلفة ويعتبر من أفضل طرق العلاج للحالات المتوسطة، وشديد الانتشار.
– العلاج الضوئي طويل الموجة (UVA) مع عقار السورالين . عادة يتم تعريض المريض للأشعة بعد ساعتين من استخدام عقار السورالين بالفم وذلك ثلاثة مرات بالأسبوع، وهو علاج ناجح إلا أنه يحتاج الى إجراء فحوصات دورية لوظائف الكبد وكذلك فحص العين وارتداء نظارات خاصة طوال يوم العلاج.
– الأشعة فوق البنفسجية متوسطة الطول (UVB) وهى نوعان: واسعة الطبقة وضيقة الطبقة وقد أصبح النوع الأخير أكثر أنواع العلاج الضوئي استخداما لمرضى الصدفية لفعاليته العالية ولكونه أكثر آماناً وأقل من حيث الآثار الجانبية.
– أشعة الليزر باستخدام الاكزايمر (Excimer Laser) يعالج الصدفية المحددة عن طريق موجات ليزر تشبه الى حد بعيد الأشعة فوق البنفسجية متوسطة الطول.
(ج) العلاج الداخلي (System Therapy) ويتم باستخدام العقاقير الطبية عن طريق الفم والحقن بالعضل أو الوريد أو تحت الجلد منها :
– عقار الميثوتريكسيت ويؤخذ أما بالفم أو عن طريق الحقن بالعضل وهو علاج فعال وخاصة لمن لديهم صدفية المفاصل، ولكن هناك أثار جانبية لهذا الدواء وخاصة على وظائف الكبد ونخاع العظام ويجب عدم اعطائه للمراة التي تريد انجاب الأطفال .ويجب اجراء فحوصات دورية قبل وأثناء العلاج.
– مشتقات فيتامين (أ) على شكل حبوب تعطي عن طريق الفم وذات فاعلية عالية لعلاج الصدفية الا أن هناك مشكلتان رئيسيتان لهذه الأدوية:
أولاً : انها تسبب تشوهات للجنين في حالة حدوث حمل للمريضة التي تستخدم هذا الدواء الأمر الذي يلزم باستعمال موانع الحمل طوال فترة العلاج ولمدة لاتقل عن 2- 3 سنوات بعد الأنتهاء منه.
ثانيا :هناك العديد من الأثار الجانبية لهذه الأدوية على وظائف الكبد ونسبة الدهون في الدم وكذلك على نمو العظام عند الأطفال لذا يجب العلاج تحت اشراف طبي دقيق وفحص عند استعمالها.
– عقار السيكلوسبورين من العقاقير الفعالة في علاج الصدفية الا أن له أيضا الكثير من الآثار الجانبية وخاصة على وظائف الكلى ويؤدي الى ارتفاع ضغظ الدم.
– الأدوية البيولوجية هى آخر اكتشافات العلم في علاج هذا المرض المزمن ويتم تحضير هذه الأدوية باستخدام التكنولوجيا البيولوجية حيث يتم انتاجها من الكائنات الحية (مثل الميكروبات) وهى عملية معقدة علمياً وعالية التكاليف وتكون هذه العلاجات على هيئة بروتينات معدلة جينياً حتي تكون مطابقة أو مشابهة لتلك التي ينتجها الجسم لتتفاعل مع بروتين سطح الخلية وبالتالي يتوقف نشاط المرض وذلك من دون التأثير على الخلايا أو الأنسجة الطبيعية وهذه الأدوية عادة تعطى عن طريق الحقن بالوريد أو تحت الجلد وتكون عادة مرة إلى مرتين أسبوعياً، ومشكلة هذه الأدوية غلاء سعرها وقد تسبب نقص مناعة الجسم . ويجب عمل فحوصات للمريض قبل استعمالها، ويجب الحد من استعمالها الا عند الضرورة القصوى.
أخيراً مرض الصدفية مرض مزمن ويحتاج الى فهم من المريض ومساعدة من الأطباء ويجب أن تكون هناك منتديات خاصة بمرض الصدفية لمناقشة جميع المسائل المتعلقة بهذا المرض وأغلب مرضى الصدفية يعيشون حياة متأقلمة مع هذا المرض.* استشاري طب الأمراض الجلدية والعلاج بالليزر
منقول
-
تعرفوا معنا أيهما أفضل الخضروات والفاكهة المجمدة أم الطازجة..
أيهما أفضل الخضروات والفاكهة المجمدة أم الطازجة
في الدقيقة التي يتم فيها قطف حبة الفاكهة أو الخضار تبدأ في فقدان المواد الغذائية التي تحتويها، لذلك يؤثر فارق التوقيت بين قطف الثمرة وأكلها على القيمة الغذائية التي تصل إليك.
ولأنه يتم تجميد الفواكه والخضروات المجمدة بعد فترة وجيزة من قطفها يتم ترك الثمرة حتى تنضج تماماً، أي أنها لا تقطف قبل الأوان.
يعني ذلك أن الفواكه والخضروات المجمدة تحتوي أعلى نسبة ممكنة من الفيتامينات والمعادن ومضادات الأكسدة. من ناحية أخرى تستغرق الفاكهة والخضروات الطازجة مسافة كبيرة أحياناً ما بين مكان زراعتها وبائع الخضار أو السوبر ماركت الذي تشتري منه، خاصة إذا كنت في منطقة تصل إليها المواد الغذائية عن طريق الشحن البري أو البحري. وفي هذه الحالة يتم حصاد الثمار قبل أوانها لتنضج بشكل مصطنع أثناء رحلتها إليك.
لهذه الأسباب قد تكون المنتجات المجمدة أعلى من حيث القيمة الغذائية مقارن بالطازجة، وهو ما تدعمه دراسات حديثة أجريت في جامعة تشيستر.
قام الباحثون في هذه الدراسات بـ 40 اختبار لقياس القيمة الغذائية لمنتجات تم الاحتفاظ بها لمدة 3 أيام في برادات عادية، مقارنة بمنتجات أخرى مجمدة، ووجدوا أن المنتجات المجمدة تحتوي على مغذيات أكثر، وانطبق ذلك على أصناف عديدة من القرنبيط إلى التوت.
وبينت النتائج أن اثنين من كل 3 حالات احتوت على مستويات أعلى من مضادات الأكسدة، بما في ذلك مادة البوليفينول، والأنثوسيانين، والبيتاكاروتين. ودعمت هذه النتائج ما توصلت إليه دراسات سابقة وجدت أن التجميد لا يقضي على المغذيات التي تحتوي عليها الأطعمة، وأن محتوى البروكلي من فيتامين سي قد انخفض في الفاكهة الطازجة بعد أسبوع من قطفها بنسبة 50 بالمائة، بينما انخفض في البروكلي المجمد بنسبة 10 بالمائة فقط.
من فوائد الخضروات والفواكه المجمدة أنها أسهل في التحضير، فهي تختصر كثيراً من وقت غسلها وتقطيعها، وقد بينت إحدى الدراسات أن المرأة العاملة تستغرق يومياً أقل من ساعة في تنظيف وإعداد الطعام، لكن بما أن المنتجات المجمدة معدّة تقريباً يمكن اختصار الكثير من هذا الوقت، خاصة أنها سهلة التحضير، فمثلاً يمكنك وضع خضروات مجمدة مع بعض الثوم والبندورة (الطماطم) وقليها في زيت الزيتون، ثم طبخها مع الأرز للحصول على طبق سهل التحضير.
أما الفاكهة المجمدة فهي مصدر جيد لمغذيات قد لا تتوفر في المنتجات الزراعية للمنطقة التي تعيش فيها أو تعيش بالقرب منها، كما أنها من أفضل الوجبات الخفيفة للأطفال والكبار، خاصة إذا تم تناولها مع اللبن (الزبادي)
-
نقدم لكم بانوراما عن علاج كسور العظام..
علاج كسور العظامالتحام الكسور
إن لعلاج الكسور والتحامها طرق مختلفة , تعتمد على درجة ارتفاع أو سيلان الدم إلى العظم , وعلى نحو العظم , وعلى درجة ومكان الإصابة , وعلى عمر المريض , وأخيرا على طريقة العلاج المستخدمة .
فكسر العظم يعني دائماً ضعف ورود الدم إلى العظم , وكل اضطراب في ورود الدم يعوق عملية شفاء العظم والتحامه , في حين أن نشاط وحيوية الأوعية الدموية يعتبر من الأمور الضرورية في عملية التعظم , ولهذا فإن شفاء قصبة العظام المستطيلة يكون ضعيفاً بينما تشفى فوراً الأطراف القاعدية للعظم , والمنطقة المسؤولة عن الانقسامات ( الخلوية العظمية ) لأنها غنية بالحيوية , وليس عن طريق السمحاق الذي يكسو العظم وعن طريق أغلقة المفصل والأربطة والأوتار .
إن الخلية البانية للتعظم ( الالتحام ) تتكون على سطح العظم المكسور , وفي العظم اللين ( الأسفنجي ) يكون السطح المغطى ضخماً جداً , في حين أن العظم المكتنز
” المتماسك الشديد ” يكون محدوداً على وجه الحصر في بطانة قناة الحبل الشوكي المركزية , وعلاوة على ذلك فالعظم اللين ( الأسفنجي ) يكون أحسن تغذية بالدم , ولذلك فإن التصاقه يكون أسرع من العظم المكتنز ( Compact ) .مراحل التحام الكسر
يجب أن يؤخذ هذا في الاعتبار , عند تقييم فترة العلاج , فإن تدفق سيل الدم الكلي في إحدى شظايا كسر عظمة عنق الفخذ أو الرسغ يطيل كثيراً من فترة التصاق العظم .
التحام الكسور في صور الأشعة
إن الاحتقان الدموي يكون ناتجاً عن الكسر . وخلال أثني عشر يوماً يخضع الاحتقان لنظام معين . وفي هذه المدة فإن حركة شظايا العظم يمكن ملاحظتها , في حين تظهر في الأشعة شقوق الكسور الحادة أو البسيطة وبعد عملية امتصاص الاحتقان يظهر النسيج الضام الالتحامي في الحال .
إن الالتحام العظمي الأولي الذي يحدث في الأنسجة العظمية يحتوي على أجزاء من هيدروكسي أبنيت , ويظهر في الأشعة مثل رقاقات الصوف ( غزل الصوف ) . وأطراف العظم ليست حادة , وتظهر على شكل الضباب ( في صغار السن فإن هذا يظهر خلال عدة أيام , وفي الكبار من ثلاثة إلى أربعة أسابيع ) .
وبيولوجيا ( حيوياً ) فإن الالتحام العظمي يظهر على الأشعة مثل العظم الأسفنجي , ويشاهد بوضوح حول العظم المستطيل .
والالتصاقات العظمية تأخذ مكانها خلال ثلاثة إلى ستة أشهر , ومع ذلك فإن الشق الكسري يمكن أن يشاهد أحياناً بعد سنة ونصف , وبعد أتلك المدة , أو عندما يحدث الالتحام الكلي للعظم من جديد , حيث سيختفي مكان الكسر تماماً .
إن المعلومات المذكورة هي للأهمية التوجيهية فقط , وأما المهمة القانونية فهي تتطلب استعداداً وعناية خاصة لتحديد الإصابة , وتاريخ حدوثها ومخلفاتها .
التحام كسور الهيكل العظمي وشفاؤها لدى الكبار يتطلب تثبيتاً تقويمياً محدوداً بفترات زمنية ( العلاج والوقائي ) كالتالي :
نوع العظم
مدة التثبيت
الكتف
الجزء العلوي من عظم الكعبرة
الجزء السفلي من عظم الكعبرة
جسم عظمة الكعبرة
الساعد ( عظمة واحدة )
( عظمتان )
رقبة عظم الفخذ
منطقة المدور الفخذي
الجزء السفلي من الفخذ
الجزء العلوي من الساق
قصبة الساق
الجزء السفلي من الساق
منطقة الكاحل3– 5أسابيع
4– 5أسابيع
4– 6أسابيع
8– 10أسابيع
6– 8أسابيع
10– 12 أسبوعاً
12– 16 أسبوعاً
8– 10أسابيع
10– 12 أسبوعاً
8– 10أسابيع
10– 16 أسبوعاً
10– 16 أسبوعاً
4– 12 أسبوعاً
فسيولوجية التحام الكسور
ينشأ الاحتقان الدموي من إصابة الأوعية الدموية , التي تتجلط خلال 6– 8 ساعات . والجلطة المرتبطة بكسر في العظم تعمل كوسيط لتكاثر خلايا جديدة في خلايا
النسيج الضام بين شظايا العظم ولتكوين نواة منبت العظم الجديد . وفي الأيام الأولى
التالية للكسر , يوجد النسيج الضام بين شظايا العظم , ثم تظهر بسرعة الأنسجة الندبية
, أو الحبيبية . وفي المرحلة التالية , وحول الأوعية الدموية المتكونة حديثاً , تترسب
المواد المكونة العظمية ( كيساً عظمياً ) وينتج ما يسمى بالعظم المتماسك , وتعني
هذه المرحلة اتصال الشظايا بالمادة الأولية لالتحام ( Callus ) العظام المكسورة
مثل الاتحاد العظمي السريري الذي يتطلب فترات عدة , تعتمد على نوع وحجم العظم .وفي المرحلة التالية للعلاج , فإن امتصاص الخلية البانية للعظم يؤدي إلى استبدال العظم المتماسك بالعظم المصفح الذي يتعلق تركيبة بخطوط قوى الضغط وحمولة العظم ( تحمله ) .
إن الطريقة الموصوفة في الالتحام العظمي تأخذ مكانها تحت ظروف معينة . وعلى سبيل المثال : ضعف عملية التثبيت ( التجبير ) ومضاعفات التثبيت التقويمي لا تكون فقط مزعجة بشكل خطير , بل توفر بالتالي التصاق العظم وتكوين مفصل زائف ( كاذب – اتصال عظمي وهمي ) .
هذا , وان تلوث والتهاب وعدوى مكان الكسر العظمي يمكن أن يعطل التحامه لمدة شهر أو سنين , ولهذا فإن شل عملية الالتحام العظمي الملوثة تأخذ وقتاً أطول .
إن علاج الكسور يتطلب مراعاة عدة شروط كيماوية وبيولوجية نسيجية , وميكانيكية … وإن تقويم الكسور من الأمور الهامة بالنسبة لشخص رياضي ليتمكن من ممارسة رياضته .
اضطرابات التحام الكسور
الضمور العظمي من الدرجة البسيطة , خصوصاً في حالات الشظايا الكسرية السطحية , يكون طبيعياً في التطور الالتحامي العظمي للكسر . يعتبر عارض سوديك من المضاعفات الخطيرة الذي يؤثر على حركية وقوام القدم . في الطور الأول ثمة مضاعفات على قاعدة من التأثير الغذائي للأعصاب تكون على شكل انتفاخات ظاهرة واحمرار الجلد .وصور الأشعة تظهر ضموراً عظمياً بقعي ( فقط ) . إذا استمر تطور الحالة المرضية والعوارض ما زالت قائمة فإنه يمكن أن يحصل تضخم نسيجي عظمي Hyper plastic bone) ) .
تأخير أو غياب الالتصاقات من المضاعفات المعقدة الهامة في عملية الالتحام العظمي . الالتصاقات المتأخرة تأخذ مكانها مع استمرارية التثبيت التقويمي
( immobilization ) المناسب وإعادة التركيب الصحيح لأطراف وشظايا كسر العظم , ومن خلال الأشعة تظهر تباعد نهايات أطراف الكسر العظمي واتساع الشق الكسري .الالتصاقات المتأخرة يمكن أن تكون في حالة اضمحلال الالتحام العظمي وإفراطه , ولهذا فإن ظاهرة تحلل العظم وترققها تصاحب هذه الحالات .
يمكن تكوين المفصل الكاذب بين أطراف الكسر , ويكون هذا في حالة اضمحلال أو عدم ملائمة الطرق الترميمية ( أسباب خارجية وداخلية ) . صورة الأشعة تظهر نقص الالتحام العظمي , استدارة تدريجية , وتشكيل نموذجي لأطراف الكسر العظمي . وإغلاق القنوات النخاعية العظمية واتساع الشق العظمي , وتكون المفصل الكاذب بدلاً من الالتحام العظمي وعلى وجه التقريب فإن له علاقة بعظام الفخذ والعضد ولا تتعدى عظام اليد والقدم .
إن ظهور زيادة في الحزم الواضحة من التكلس لأطراف العظم المكسور وإغلاق تدريجي للقنوات النخاعية وضعف تفاعل القشرة العظمية واتساع الشق العظمي لمنطقة الكسر جميعها تعطي تشخيصاً واضحاً عن عملية الالتصاق المتأخر وتكوين المفصل الكاذب .
ولسوء الحظ , فمن الطبيعي جداً أن يتأخر إجراء تغيير في مسار الحالة التي وصلت إليها الإصابة . وعلى هذا ففي حالات تشخيص الحالات الصعبة تحتاج إلى تصوير تطبيقي وصور أشعة مكبرة لإيضاح الحالة .
التصوير التطبيقي برغم ضبابية وتركيب الحاجز العظمي فإنها توضح جيداً مدى وتمدد نهايات العظم المكسور المتصلبة ( Sclerosis ) . الصور المكبرة تمكن من إعطاء تفاصيل أكثر وضوحاً للتركيب العظمي , وترميم العظم من جهة أخرى . نتيجة للإصابات الفردية , التي يصاحبها تعدد الكسور , يمكن أن يصاحبها تكلس عضلي بعد الإصابة , وبدرجات مختلفة بسبب تمزق القشرة العظمية لشظايا الكسور , والعضلة العضدية الذراعية من أكثر العضلات تعرضاً للتكلس .
التكلس العظمي يمكن رؤيته فوق النتوء الإكليلي ( تظهر بشكل تكلس ضبابي وبعد ذلك تأخذ شكلاً أسفنجياً ) . كما يمكن رؤية التكلس فوق العضلة المثلثية والعضلة الآخذة للداخل الفخذية . التكلس والتبدل النسيجي الكامل يطوق ( يحاصر ) الأنسجة الضامة لأجزاء العضل المتداخلة . مثل هذه العضلات المتكلسة تظهر في الأشعة خلال 3– 5أسابيع , وتزيد إلى 6– 8أشهر , من بعد الإصابة . إن الاطلاع على هذه المضاعفات والعوائق مهم جداً , لأنه يكشف مبكراً عن العضلات المتكلسة .
الكسور المزمنة
تنتج هذه الحالات عن التحمل الزائد المستمر للعظم , إذ يعمل على إفراط في المقاومة الفيزيولوجية , وسهولة حدوث الإصابات الدقيقة , وخصوصاً المتعلقة بالرياضة ( الكسور المنهكة أو المتعبة من المناطق المعرضة لزيادة التحمل مثل الفقرة الثانية والثالثة والرابعة من الفقرات الرقبية , والقدم والفخذ , ما عدا السطح الداخلي لعظم الفخذ والقصبة والكعب ) . وفي كثير من حالات الكسور لا يمكن لا يمكن رؤية الشق بصورة الأشعة , وهذا يفسر التحاماً غنياً وتفاعلاً في قشرة العظم ( السمحاق ) , وإذا أخذت صورة الأشعة مبكراً فإنه يمكن رؤية الشق بوضوح .
المفصل الكاذبPseudoarthrosis
يتكون هذا في مكان الكسر , الذي ـ وبسبب بعض الأسباب ـ لا تلتحم فيه أطراف الكسر مع بعضها البعض . وبعد شهرين أو ثلاثة أشهر وفي مكان الكسر , وبدلاً من تكون الالتحام العظمي , يتكون نسيج غضروفي ( هش ) وبهذا يكون مفصلاً وهمياً . وفي مثل هذه الأحوال فالجراحة هي العلاج الوحيد , وهذه تتكون في النقاط التالية :
1- إزالة التكوين الغضروفي
2- إنعاش حواف أطراف الكسور ويستعمل التقليم العظمي.
3- عمل تثبيت معدني اضطراري (osteosinthesis) .
التقليم العظمي يتم بأخذ قشرة عظمية من الساق من المنطقة العلوية لمنطقة النشء العظمي(epiphysis) . ويحفر قناة طويلة بين شقي الكسر و يوضع القلم العظمي في مجرى القناة، ويثبت هذا عادة بالمثبتات المسمارية المعدنية.
يوضع العضو المصاب والمقلم كسره في تثبيت جبسي لمدة 3-6 أشهر. وإذا حدث ميلان في محور العظم آخر وبعده نموه أي بعد التدخل الجراحي ، فلا مانع من تدخل جراحي آخر لتقويم الاعوجاج الحاصل، و إجراء تعديل عظمي(osteotomy) . ويراعي هنا طول العضو المصاب المصاب، خوفا من حصول قصر ما .
يرى الكثير من العلماء أن أسباب حدوث المفصل الكاذب تكمن في عوامل هرمونية توثر في عملية التمثيل الغذائي لمكونات العظم وعلى رأسها الكالسيوم، إضافة إلى ليونة العظم المكتسب عند بعض الأشخاص.ضمور سوديك العظمي :
وهو عارض زوال الأملاح المعدنية من العظم المصاب، وفقدان مرونة الأنسجة الطرية المحيطة بالكسر، وذلك نتيجة ضعف الدورة الدموية وخصوصا في المنطقة المفصلية المعرضة للإصابة . وتحدث هذه العوارض في اغلب الحالات في مفاصل الأطراف السفلية ويصاحب الحالة الم يشع في المنطقة المتأثرة وان ضعف الدورة الدموية نتيجة ضيق الأوعية (vasoconstriction) يحدث بعده شلل لعميلة التمدد الوعائي (vasodilation) وفي الحالة الأولى الأوعية الدموية منكمشة (منقبضة) والتغذية الخلوية فقيرة أما في الحالة الثانية فالأوعية الدموية متمددة وسرعة جريان الدم بطيئة والمحصلة الأخيرةهي واحدة. وان نتائج العجز في التغذية الخلوية تتمثل في:
1- زوال الأملاح المعدنية للعظم .
2- فقدان مرونة الأنسجة الطرية .
3- الضمور العضلي .
إن هذه المتغيرات تحدث تعويقا خطيرا إذا لم تتبع الطرق الوقائية العلاجية لمنع تطورها .
ونستطيع أن نعتبر عرض سوديك من شلل للأوعية الدموية ويمر هذا العارض في ثلاث مراحل متوالية :
المرحلة الأولى : مرحلة الألم والانتفاخ المفصلي وتسمى بالمرحلة الحادة.
المرحلة الثانية : مرحلة التحلل العنصري للمعادن ونزع الأملاح من العظم.
المرحلة الثالثة : مرحلة استمرارية والانحلال المعدني والملحي للعظم ( تغير بنية العظم).
والصورة السريرية للحالة : الآم مفصلية مشعة في المنطقة المصابة، انتفاخ وتورم، احمرار الجلد، برود المنطقة المفصلية ، وتصيب العرق البارد والحركة المفصلية مؤلمة ومحدودة. الأنسجة الطرية المحيطة في حالة ضمور وحدوث تيبس مفصلي.التدخل العلاجي :
إن التدخل العلاجي يختلف من شخص إلى أخر نظرا لدرجة الإصابة المتفاوتة بين الأشخاص والتدخل العلاجي دقيق في مراحل وتطبيقه. وعليه يجب اتخاذ الخطوات التالية :
– عدم قيصرة المفصل ( الحركية العنيفة ) .
– التثبيت المفصلي لا يعطي نتائج مرضية .
– الحركية المطبقة من قبل المعالج يجب أن تكون تحت حدود الألم , لان هذا يمكن أن يسبب ضموراً .
– تطبيق الحركات العلاجية المساندة والنشيطة التي تعتمد على المصاب .
– تكرار الحركات العلاجية عدة مرات يومياً .
– رفع القدرة الجسمية عند المصاب .
– استعمال الوسائل المائية ( العلاج المائي ) والعلاج الكهربائي في علاج الحالة .تثبيت الكسور ( تقويمها )
تحتاج إلى تثبيت ( تقويم ) سريع في اقرب مركز طبي , وهناك عدة طرق تقويمية لإعادة اتصالية العظم , ويعتمد هذا على نوعية الإصابة , ومكان حدوثها ودرجتها.
والطرق الشائعة في التقويم هي استخدام أنواع مختلفة من الجبس والمقومات البلاستيكية وأنواع أخرى من الأربطة . وهناك الطرق الجراحية التي يستخدم فيها التقويم العظمي , والتثبيت بواسطة المسمار المعدني والصحيفة المعدنية وغيرها . في حالة إصابة الرياضي في الملعب , أو في الحلبات , أو في المدرسة , فإن الخطوات الأولى التي يقوم عليها الطبيب الرياضي هي التثبيت المؤقت , باستخدام الجبائر الجاهزة والسريعة الاستعمال , حتى وصول الحالة إلى المستشفى .
هذا وللتأكيد من عملية التقويم تؤخذ صورة أشعة للحالة , وتراقب هذه العملية خلال فترات زمنية يحددها الطبيب الأخصائي حتى التحام الكسر تماماً .
يحتاج المصاب إلى برنامج علاجي منظم خلال الفترة التي يقضيها في التثبيت الجبسي , أو ما بعد الجراحة , وبالدرجة الأولى يحتاج إلى رفع القدرة الجسمية والنفسية عنده , ومنع تطور المضاعفات على حساب صحته، و خصوصا إذا كلن طريح الفراش لفترة طويلة .
كما يجب الحذر من عدم استعمال الجبس كركيزة يتكئ عليها المصاب في حالة تجبيس الأطراف السفلية .الوقاية : Prevention
لكل عمق هناك وقت خاص للغوص و إذا زاد هذا عن حده فهو يشكل خطورة للغطاس وتلاشي أعراض إزالة الضغط . إذا زادت مدة الفترات فان على الغطاس أن يتوقف مرة أو أكثر خلال الصعود عند الأعماق الضحلة الموصوفة حتى يتخلص من النيتروجين المشبع وحتى للغطاس الوصول للسطح بسلام .
العلاج : Treatment
إن هذه الأنواع من الإصابات لن تعود للشفاء تلقائيا . إن تعريض الحالة إلى الانضغاط المتكرر في حجرة الانضغاط المتكرر هو مهم بالدرجة الأولى .
إن لهذا التدخل ثلاثة تأثيرات :
الأول : أن الفقاعات سرعان من تنكمش مع تحسن فوري للعوارض .
ثانيا : إذا استنشق الأكسجين فان الدورة الوعائية الدموية لا تحمل النيتروجين وان الفقاعات الهوائية ميالة للذوبان بسرعة اكبر.
ثالثا : الأكسجين الهايبر باريك( نسبة الى الباريوم ) يزود بشكل كبير كمية من الأكسجين كافية لتلك الخلايا التي حرمت أو خلت ميزانها من التغذية .كسور الأطراف العلوية
أ) كسور الساعد forearm fractures
غالبا ما تحدث عند صغار الرياضيين والمبتدئين ، و يكون الكسر ناجما عن قذفه مباشرة ( ( blow أو سقوط الرياضي واليد ممدودة تحت تأثير قوة سقوط الجسم، وتنجم أيضاً عند مد العضد ، أي الذراع (outstretched) . ويصاب كل من الزند والكعبرة معا، و نادرا ما تكون واحدة منها مكسورا . والمنطقة الوسطى من العظمين غالبا ما تتعرض للإصابة (3/1 المنطقة الوسطى ) .
كسر الكعبرة القريب من مفصل الرسغ : radii loco – typicofracture
عبارة عن كسر عظم الكعبرة من بعد 3-2 سم من مفصل الرسغ. ويحصل عندما تكون اليد ممدودة من الكف في وضع ثني ظهري(dorsiflexion) أثناءالسقوط . ويكون الطرف البعيد من الكف في اتجاه ظهري (dorsal) والقريب في وضع أخمصي (volar) والكف مع الساعد تأخذ شكل الشوكة (fork) .كسر كوليس colle’s fracture :
كسر عظمي الساعد بالقرب من مفصل الرسغ. ويحصل بنفس الميكانيكية التي تحدث فيها كسور الساعد، إلا أن القوة المؤثر اكبر، وحجم التأثر العضلي الانقباضي أكبر. ووضع اليد بالنسبة للكف على شكل شوكة محدبة حين تأخذ سلاميات الأصابع وضعا شبه ثني .
وتحدث مثل هذه الإصابات بكثرة في العاب المصارعة , والجودو والألعاب السويدية والعاب القوى المختلفة ورياضة الاحتكاك العنيفة كلعبة الرقبي مثلا .ومن المضاعفات الكبيرة التي تصاحب هذه الكسور :
التيبس المفصلي الرسغي، وقلة حركية الكعب( pronatio) و حركية البطح (supination ) ويكون وضع القبضة اليدوية في حالة ضعيفة ويكون مسك وقبض الأشياء صعبا. كما أن قدرة التحكم بالمسك أو الشد تصبح صعبة أيضاً .تهتكات الأوعية والأوردة في حالة كسور عظام العضد تجبيس كسور الأطراف العلوية ( العضد)
وعلاج الحالة يبدأ مبكرا، وبعد التثبيت التقويمي بالجبس أو بالجراحة، و ذلك ابتداء من تطبيق الحركات ذات الشد المتساوي القياسات ( ISOMETRIC ) وبعد خلع الجبس تمر المرحلة العلاجية بأطوار مختلفة من التطبيقات العلاجية مثل الحركات العلاجية المختلفة والعلاج الحراري والكهربائي . ونادراً ما يترك الكسر مثل هذه الأحوال ألواناً من التعويق تمنع الرياضي من العودة إلى اللعب , هذا في حالة إتباع برنامج علاجي منتظم .ب ) خلع وكسر المرفقElbow fractures and dis********
غالباً ما يصاحب خلع المفصل المرفقي كسر في أجزائه وأكثر المناطق شيوعاً في الكسر هي فوق اللقمي الأوسط ( medial epicondyle ) وخصوصاً في الشباب متوسطي الأعمار إذ تكون منطقة الكردوس للفوق اللقمي غير مغلقة بعد (epicondyle epiphysis ) .
ولكي يتم تقويمها بالجبس فإن العلاج يكون يعمل حركات الشد والارتخاء للأطراف الحرة من اليد المصابة . وبعد نزع الجبس يطبق نظام علاجي مشابه للكسور الأخرى , يجب التخوف من حدوث تيبس مفصل في الكوع .
جـ ) كسور عظم العضدHumeral fractures
يمكن أن ينكسر عظم العضد في عدة أماكن مختلفة من جسمه ( منطقة الكردوس epiphysis , منطقة عمد العظم diaphysis , الرقبة الجراحية والتشريحية , وأخيراً رأس عظم العضد ) .
كسور رقبة ورأس عظم العضد وكذلك الحدبة السفلية له نادراً ما تحدث . إن كسور أطراف العضد المفصلية صعبة , وتسبب مضاعفات كبيرة المفصل , وخصوصاً تنكس المفصل المشوه ( arthrosis ) .
وتحصل كسور العضد عادة في أنواع الرياضة العنيفة والعاب رياضية يكون فيها عامل السرعة والقوة في اتجاه واحد , مثل القفز , ركوب الخيل , المصارعة ,… الخ.
كسور العضد تثبت بالجبس لمدة من 6– 8أسابيع , وتستعمل الجراحة التقويمية باستعمال صفائح معدنية والمسمرة ( nailing ) والأسلاك وغيرها , وتدخل الجراحة في بعض الحالات الصعبة أمر ضروري .وفي حالة الجبس , يقوم المصاب بعمل حركات الأطراف الحرة من اليد , وحركات القفص الصدري والتنفس وغيرها , وبعد نزع الجبس يطبق البرنامج العلاجي الحركي المنظم .
وفي حالة الإصابة بكسر عظم العضد يمكن حدوث إصابات ثانوية للعصب الكعبري ( Radial never ) وخصوصاً في منطقة ( Sulcus n . radialis ) , ونتيجة لهذا يحصل شلل في اليد وشلل العضلات الباسطة للكف والأصابع .
يستمر تأهيل هذه الكسور فترة طويلة , والنتيجة تظهر خلال 4– 5أشهر .
وأحياناً تحدث مضاعفات خطيرة يجب الوقاية منها قبل ( تيبس فولكمان المرفقي ) .
والتيبس المفصلي الحركي لمفصل الكتف الناجم عن كسور قريبة من هذا الفصل .د ) كسر عظم الترقوةClavicule fracture
تحدث هذه الكسور نتيجة السقوط على منطقة الترقوة والكتف . واللكمات المباشرة
على الترقوة هي احد الأسباب المباشرة للكسر . وتكثر هذه الإصابات في العاب
الملاكمة , المصارعة , العاب القوى , كرة القدم … الخ .تثبيت عظم العضد بالصفيحة المعدنية والمسمرة
الكسر عادة يكون مائلاً , والشظايا حادة جداً يمكن أن تمزق الشريان والوريد
التحت ترقوي ( a . v subelavian ) وكذلك تهتك للجذع العصبي العضدي plexux )
( brachialis , مما ينجم عنه ضعف أو شلل ارتخائي لليد , أو شلل كامل لليد
والكتف والأصابع.يعالج كسر الترقوة تقويمياً , إما بالجبس أو الحزام القماشي على شكل ثمانية
باللغة الانجليزية ( تسمى بالميتيلا ) , يستطيع المصاب مزاولة الحركات العلاجية
بحذر , وبعد نزع الجبس , وبعد التأكد من التحام الكسر يزاول المصاب بحرية
الحركات الشاملة العلاجية .هـ ) كسر عظم اللوحSeapulla fracture
نادراً ما يصاب هذا العظم , ويحدث عند حالات السقوط العنيف المباشر , أو
حوادث الطرق . ويكون الكسر في عدة مناطق من عظم اللوح . ينمو الكسر
جيداً , والتأهيل ـ كما هو الحال عند كسر الترقوة ـ شيء أساسي , وعادة كسور
هذا العظم لا تترك عائقاً مخيفاً بالنسبة للرياضي , وخصوصاً إذا كان الكسر بعيداً
عن ملتقى العضلات .و ) كسور العظم القاربيFracture of the navicular bone
وهذا العظم الصغير من عظام الكف يتعرض بكثرة للكسر بسبب وضعه
الوظيفي التشريحي . بعد الكسر يكون الجزء العلوي بدون تغذية , ويخضع لعمليات
تحلل كلسيه ( decalcification ) وحصول نكرزة عظمية ( aseptic nacrosis ) .ولنمو هذا العظم فإنه يستغرق أربعة أشهر وهذه أطول مدة بالنسبة لغيرة من
عظام الجسم .الحركات العلاجية الموصى بها هي : الشد العضي المتساوي القياسات
( isometric ex’s) خلال فترة التثبيت , وحركات نشيطة حرة للأصابع الحرة .
بعد إزالة الجبس يطبق النظام العلاجي المتبع للكسور.ز ) كسور عظام مشط اليد fractures of the ****carpal bones
كسور عظام مشط اليد تقوم يدوياً , ويستعمل الجبائر المعدنية , الجبس . اللاصقة .
ويستمر التثبيت ستة أسابيع . والمضاعفات تكمن في التيبس المفصلي نتيجة
الالتصاقات الوترية العضلية ( عضلات ثني الأصابع ) مع الالتحام العظمي .
تستعمل وسائل العلاج المختلفة في العلاج .ح ) كسور السلامياتFractrues of the phalanges
تقوم وتعالج ككسور عظام مشط اليد . وتترك تيبسات مفصلية دقيقة , تسمى
بالالتحامات المفصلية ( arthrodesis ) ويجب العلاج كما هو في حالات الكسور
الأخرى .تيبس فولكمان المرفقيFolkman Contracture of the elbow
يحصل هذا نتيجة كسور الحدبة العضدية ( condyle ) أو فوق اللقمة العضدية
( Sypracondylar ) . وفي كلتا الحالتين فإن ضغط مؤثراً يحدث على الشريان
العضدي , وينتج عن هذا سوء ونقص تغذية العضلات التي تعمل على ثني الكف
والأصابع , وهذا يؤدي إلى ضمور هذه العضلات وعطبها وتلفها ويحصل قصر
في طول هذه العضلات , مما يجعل المرفق يأخذ وضعاً مثنياً باتجاه العضد
( تيبس مفصلي مثني ) .في المرحلة الأولى من الحالة المرضية تكون الأصابع والكف منتفخة ( متورمة ) .
لون الجلد احمر , ويشعر المصاب بآلام شديدة ( لذع ) .وفي المرحلة الثانية من الحالة ينخفض الانتفاخ , ولكن الأصابع والكف تبقى في
وضع تيبسي مثني ( الأصابع مثنية ) يعتقد بأن هذه التغيرات تكون ناجحة عن
خلل في العصب الكعبري , والعصب الزندي.والعلاج معقد , وهو غير ناجح في كل الأحوال . وإذا استمرت عوارض الانتفاخ
والاحمرار القائم والآلام فمن الأفضل نزع الجبس على الفور , وتحقن الأوعية
الدموية القريبة من المرفق بمادة موسعة للأوعية الدموية مثل النوفوكائين .
أما العلاج الطبيعي فإنه يشمل :
1- شد العضلات الثانية المنقبضة .
2- تمارين المرونة والتقوية للعضلات المعاكسة .
3- التمرينات الكهربائية للعضلات المأثرة .
4- حركات تنسيق حركي للأصابع والكف .
5- زيادة حركية المفاصل المتأثرة .كسور الأطراف السفلية
1- كسور عظم الفخذ :
أ ) كسر رقبة عظم الفخذ Factura colli femoris
وهذا الكسر أكثر شيوعاً من غيره من كسور عظم الفخذ , وتكثر هذه الكسور عند
حالات الضعف البنيوي العظمي لجسم العظم ( osteoporosis ) وخصوصاً كبار
السن من الأشخاص العاديين والرياضيين .يمكن أن يكون الكسر مائلاً أو عرضياً , ويمكن أن يكون بعيداً أو قريباً من قاعدة النتؤ
الحدبي الفخذي ( trochanter ) . ينمو الكسر المائل القريب من القاعدة ( الرقبة )
بسرعة وهذا دليل على نشاط الدورة الدموية .يقوم الكسر بعمل جبس على شكل ( بنطلون ) حوضي , وهذه الطريقة مؤقتة وقليلاً
ما تستعمل , والتدخل الجراحي هو الحل السليم للكسر ويتم بعمل
مسمرة للكسر( osteosinthesis ) والمسمرة تدعى ( smith-peterson nail ) .وتسهل هذه الطريقة نشاط الدورة الدموية , وتعطي نشاطاً ودعماً أكثر للحالة ,
وخصوصاً منع حدوث ما يسمى بالتصلبات أو التيبسات المفصلية وكذلك منع
حدوث التقرحات , وعدم إطالة مدة الرقود في الفراش .العلاج الحركي : حركات ستاتيكية فوراً بعد العملية . بعد عشرة أيام من العملية ,
حركات نشيطة في وضع اختزال ( suspension ) العضو .– بعد 30 يوماً , حركات نشيطة في الماء .
– حركات تقوية العضلات ز
– حركات زيادة المجال الحركي المفصلي .
– ارتكاز وتحميل تدريجي على الرجل ( الماء … الخ ) .ب ) كسر رأس عظم الفخذFacture caput femoris
تحدث هذه الكسور بندرة بالنسبة لغيرها من كسور أجزاء الفخذ , ولكن الكسر يعتبر من النوع الثقيل . الجزء المكسور من رأس الفخذ يكون ضعيفاً في تغذيته , ويعمل على حرمان
المنطقة المفصلية الغضروفية من التغذية السليمة وبالتالي فإنه يسبب هلاكاً للغطاء
المسمى acetabulum) ) .التدخل الجراحي هو الحل السليم لمثل هذه الكسور , وتجري عملية جراحية تقويمية
, وتسمى المفصلة الصناعية ( prosthesis ) وتكون جزئية ( parcal
endoprosthesis ) أو مفصلة صناعية كلية ( total hip replacement ) وفي
الأخيرة يعمل الجراح على تغير رأس الفخذ والغطاء والتجويف المفصلي الذي يرقد
فيه رأس الفخذ .العلاج الحركي : مباشرة بعد العملية ويستمر العلاج بشكل منظم وتحت إشراف دقيق
وحسب البرامج العلاجية المتبعة في كسر رقبة عظم الفخذ .جـ ) كسر ما حول المدور الخلفيperi
-transtrochanteric fracture
تحدث في أجزاء من جسم عظم الفخذ , تتمتع هذه بتغذية وعائية دموية جيدة , وهي
بالتالي تنمو بسرعة . وتعالج تقويمياً في العادة والجبس يستمر لمدة ثلاثة أشهر , يتابع
برنامج علاجي منتظم مثل الحالات السابقة .د ) كسر المشاش لعظم الفخذDiaphysis fracture of femur
إذا حصلت شظايا الكسر المخلوعة أثناء كسر الفخذ في هذه المنطقة , فإنها تعالج تقويمياً بالجبس الذي يحمله المصاب ثلاثة أشهر .
إذا كانت أجزاء الكسر ( الشظايا ) المخلوعة كبير , فإنها تعالج جراحياً
( osteosinthesis ) وعمل مسمرة بمسمار كنشر ( kuncher nailing )
أو استعمال صفيحة ميلير المعدنية . وتستخدم طريقة أوسال ( osal traction )
لشد العضو المصاب في حالة كونه مثبتاً , ويعمل الجبس عمل الوقاية بعد التدخل
الجراحي . والبرنامج العلاجي يشمل :
– حركات ستاتيكية .
– بعد عشرة أيام حركات نشيطة والعضو مختزل .
– بعد عشرة أيام أخرى حركات نشيطة بدون اختزال وبدون ارتكاز .
– بعد مدة تتراوح بين شهرين وثلاثة , استعمال الارتكاز في الماء ثم العكاز في اليابسة .
– حركات التقوية والحركية .
يجب الحذر من حدوث التصاقات بين العضلات المحاذية لمنطقة الالتحام العظمي
وخصوصاً العضلات intermedianus, vastus medialis, vastus lateralis
للعضلة الفخذية الرباعية الرؤوس , وهذه الالتصاقات قد تؤدي إلى تيبس مفصلي في
الركبة وحدوث (extension contractur ) وإذا لم يتم تصليح هذه التيبسات بالعلاج
الطبيعي , لا بد من التدخل الجراحي وعمل ما يسمى ( Quadricipitoliza )
وهذا يعني استئصال كل نمو زائد وعمل إطالة الاوتار العضلية .هـ ) كسر فوق القمة الفخذيfracture
supracondylicae femoris
تحدث هذه الكسور بسبب قربها من الفصل , غالباً ما تؤدي إلى التيبس
المفصلي (contracture ) , وفي الحجرة المفصلية غالباً ما يتكون استسقاء مفصلي( hydrops ) . والحجرة المفصلية تتعرض إلى تغيرات تليفيه ( fibrotic changes ) . أنه من الصعب عند مثل هذه الكسور عمل تصحيح يجعل الوضع سليناً مائة في المائة reposition ) ) وإن عملية الإمساك ( retention ) أيضاَ هي صعبة . وهذه الأسباب يعالج الكسر جراحياً ( osteosinthesis ) وتضاف عملية أوسال ( osal traction ) وهذا يكون العضو في وضع وظيفي سليم .
بعد عشرة أيام من الراحة التامة , يجب تحريك الركبة لتجنب حدوث التيبس المفصلي
, ويطبق النظام العلاجي الحركي المتبع في الكسور الأخرى .و ) كسر عظم الفخذ ( اللقمة )fracture candylicae femoris
كسور هذا الجزء من عظم الفخذ يمكن أن تكون جزءاً من غير اللقمة
( transcondylic ) وهذا قليل حدوثه , واللقمة ( condylic ) وهو غالب حدوثه ,
ويمكن أن يكون كسر اللقمة الساقية ( tibio-condylic ) . وهذه الكسور على شكل
حرف ( Y ) و ( T ) . والمتبع عند العلاج من كسور لقمة عظم الفخذ هو نفسه
المتبع في هذه الحال . واهم التغيرات المفصلية الظاهرة في مثل هذه الكسور :
1- استسقاء المفصل hydrops .
2- الاحتقان الدموي المفصلي .
3- التهابات عطبيه في التجويف المفصلي .
4- تغيرات تليفيه نسيجية في الحجرة المفصلية .
5- تيبس مفصلي .
6- تغيرات انحلالية عطبيه تؤدي إلى تنكس المفصل ( arthrosis ) .العلاج الحركي : تصاحبه صعوبات في البداية , ويجب تطبيق البرنامج الحركي بدقة
وحذر . والبرنامج يشبه الإجراءات المتخذة في الكسور الأخرى . الارتكاز يسمح به
بعد 4– 5أشهر .2- كسور الرضفة : fracture patellae
تحدث كسور الرضفة عادة عند السقوط مباشرة على الركبة ، أو ضربة مباشرة عليها
خارجية . يكون كسر الرضفة بشطيتين أو أكثر .
العضلة الفخذية ذات الرؤوس الأربعة تنسحب إلى أعلى وتعمل على زحزحة وتزحلق
( خلع ) شظايا الكسر ، والمصاب لا يستطيع جعل الركبة مستقيمة .
العلاج في مثل هذه الحالات جراحي . ويتم بربط أجزاء الكسر بأسلاك وبراغي
معدنية ، أو استئصال الرضفة كليا بسبب عدم صلاحيتها(patelectomy ) وتوصل العضلات ذات الرؤوس الأربعة مع أربطة الركبة.العلاج الحركي:
– حركات ستاتيكية وخصوصا للعضلة الرباعية قبل وبعد الجراحة .
– بعد التثبيت الذي يستمر 6 – 4أسابيع يبدأ بتطبيق الحركات النشيطة والمساندة
لزيادة حركية المفصل .
– حركات المطاطية والتقوية للعضلات .
يجب تطبيق الحركات بحذر و دقة تخوفا من المضاعفات.3- كسور الساق : fractures of tibialbone
أ) كسر الجزء العلوي المفصلي من عظم الساق .
وهذه تكون عادة على شكل Y) و ( Tوهذه الكسور تؤدي إلى تنكس المفصل.
بالنسبة لبرنامج العلاج هو نفسه المتبع عند الكسور السابقة.ب) كسر الجزء العلوي العظمي من الساق.
تنمو هذه الكسور جيدا وبسرعة ، لان هذا الجزء مغذي جيدا بالدورة الوعائية.
ج) كسر مشاش عظم الساق: fractures of the diaphysis
كلما كانت هذه صعبة كلما كانت قريبة من الجزء السفلي من (3/2) عظم الساق ،
لآن هذا الجزء غير مغذي جيدا ، وان الالتحام العظمي يمر بمراحل صعبة ،
ويمكن تكوين مفصل كاذب بدلا من الالتحام .تجبيس المفاصل او الكسور
د) كسر الكعب الوحشي لعظم الساق fracture
of the internal melleolus
يمكن أن يكون هذا الكسر مصحوبا بكسر في النتوء العظمي الأصغر الساقي
( الكعب الوحشي الأخر للساق ) أي أن الكسر في الكعبين الساقين (bilateral) ،
ومن علاماته الألم الشديد ، الانتفاخ وتورم المنطقة ، اضطراب الدورة الدموية
والليمفاوية .
العلاج في معظم الحالات جراحي ، وذلك بتثبيت الجزء المكسور بالمسمرة
(osteosinthesis).
التثبيت بالجبس ( حذاء الجبس) يستمر من 8 – 6أسابيع وبدون تدخل جراحي ،
وأحيانا تكون المدة أطول حسب درجة الإصابة ( من 10 -8أسابيع )
وخلال فترة التثبيت يزاول المصاب الحركات العلاجية الوصي بها ومنها حركات
ستاتيكية ، وحركات حرة نشيطة للأطراف السليمة من العضو المصاب .
بعد إزالة الجبس ، بالإضافة إلى البرنامج الحركي ، تقدم الوسائل الحرارية والكهربائية
لتحسين وظيفة المنطقة.
إن كسور عظم الساق _ بشكل عام _ تكثر في الرياضة الاحتكاكية والعنيفة والفردية _
كرة القدم ، العاب القوى كالقفز والعدو عبر الحواجز ، والمصارعة ، والتزلج ،
وغيرها من الألعاب.4- كسور عظم الشظية الساقية fracture of fibula
يمكن أن تكسر دون كسر عظم الساق ( القصبة ) . إن أهميتها الوظيفية ليست بالدرجة
المطلوبة للجسم ، تعالج الحالة تقويميا ، وبإرجاع الكسر ( إصلاحه ) يدويا .إن أهم الأعراض المصاحبة هي الآلام و مضاعفات مؤقتة . و برنامج العلاج الحركي
هو كما في كسر عظم الساق .
5- كسور عظم القدم foot fractures
أ) كسر العرقوب ( العقب ) fracture of talus
نادرا ما يحدث ، ويكون الكسر نتيجة سقوط مباشر على الكعب (قوة عنيفة
مباشرة ) . وخصوصا في حالات رياضة القفز العالي ، والعاب القوى. وتقوم
وتصحح هذه الكسور بالتقويم اليدوي والجبس ، ونادرا ما تستخدم الجراحة كطريقة
علاجية وإذا حدثت فإنها تؤدي إلى تنكس المفصل (arthrosis). والعلاج كما
في الكسور الأخرى ( حركي ، حراري ، مائي ، كهربائي).ب- كسر عظم العقب ألكعبي fracture of calcaneus’s
ويعتبر من الكسور الصعبة التي تؤدي إلى تشوه القدم ، أخذا وضع التبسط ألقدمي
(flat foot) ويقوم الكسر يدويا ، ويتثبت بالجبس ، وأحيانا تحتاج بعض الحالات
إلى تدخل جراحي .
يسمح بالارتكاز الكامل بعد 4 – 3أشهر من الإصابة . والعلاج كما هو عند
خلع المفصل ( الكامل ) .ج) كسر العظم ألقاربي و عظم النرد (الكعب)
Fracture of navicular bone
Fracture of cuboidal bone
هو من الإصابات التي تواجه الرياضي كغيرها من كسور عظم القدم.
يعالج تقويميا باليد والجبس ، ويسمح بالارتكاز الكامل بعد شهرين كاملين من الإصابة.د) كسور عظام المشطfracture of ****tarsal bones
تصاحب هذه الكسور الآم حادة ، ولمدة طويلة مع انتفاخ المنطقة المصابة . يستمر
التثبيت فترة طويلة ، ويأخذ العلاج عدة أشهر .
وعند جمع أنواع كسور القدم تستخدم الوسائل الحرارية والكهربائية والمائية العلاج
وتعطي نتائج جيدة وسريعة.علاج وتأهيل الكسور :
سبق إن ذكرنا إن الكسور تصاحبها تهتكات مختلفة ، حسب عمق وحجم الإصابة ،
وإذ تصاب الأوعية الدموية والأعصاب والعضلات وغيرها من الأنسجة الطرية
والقريبة من منطقة الكسر .
إن الكسور الضخمة يمكنأن تؤدي إلى مضاعفات مفصلية ، كتجمد ( فيبس )
المفصل القريب من المنطقة المصابة نتيجة التثبيت ( التجبير ) الذي يستغرق
فترات زمنية طويلة . ونذكر أنواع هذه التيبسات التي تصاحب الكسور وهي :
1- تيبس مفصلي نتيجة كسر صاحبه عطب و( خلل )
عصبي neurogenic contracture
2- تيبس مفصلي نتيجة كسر صاحبه تهتك عضلي myogenic contracture
3- تيبس مفصلي نتيجة كسر صاحبه تهتك جلدي dermogenic contracture
4- تيبس مفصلي نتيجة كسر صاحبه تهتك مفصلي arthrogenic contracture
5- تيبس مفصلي نتيجة كسر صاحبه تهتك في الأوتار desmogenic contracture
إن الأنسجة الطرية المتهتكة نتيجة الكسر ( العضلات ، الأربطة ، الجلد ) ميالة
لحدوث الندب النسيجية (scars) والذي يفتقد إلى عامل المرونة والتمغظ كما
هو الحال في الأنسجة السليمة .
نظرا لطول مدة التثبيت بالجبس فان حدوث الضمور العضلي وعدم نشاط العضلات
أمر محتمل. وان تكون نمو زائد بين العضلات الضامرة والعناصر العظمية المفصلية
أيضا هو أمر محتمل حدوثه . و تحدث التصاقات الكبسولة المفصليةبالعظم
وخصوصا في كسور عظام السطوح المفصلية . حتى تتلاشى حدوث التيبسات
المفصلية المذكورة ، ومضاعفات الكسور الثانوية ، يجب من البداية إتباع برنامج
علاجي مخطط له منذ اللحظة الأولى للتشخيص ، إذ يدخل حيز التنفيذ المبكر كتدخل
وظيفي.
يشمل البرنامج الأولي الحركات العلاجية الحرة النشيطة التي يمارسها المصاب
في الأطراف السليمة غير المصابة ، وتحت إشراف و مراقبة المعالج . وان
حركات التنفس مهمة جدا بالنسبة للمصاب المثبت في السرير ، و الممنوع عم
مزاولة الأنشطة العادية اليومية . وهذا البرنامج يتابع أيضاً بعد التدخل التقويمي
للحالة أن كان جراحيا أو غير جراحي . و عندما تضاف للبرنامج الحركات
العلاجية الخاصة و المسماة بحركات الشد العضوي المتساوية القياسات
( لا متوترة ) (isometric excersises) للعضلات العضو المصاب ،
و هو بالطبع في حالة تثبيت.أن هذه الحركات تعمل على زيادة دينامكية الدم في العضلات ، العظام والكبسولة
المفصلية و المنطقة كلها .
أن نشاط الدورة الدموية في المنطقة يساعد على سرعة الالتحام العظمي أيضاً على
المصاب أن يهتم بمثل هذا النوع من الحركات طيلة وجودة مثبتا في السرير .
وتخضع هذه الحركات إلى مراقبة من قبل المعالج والمصاب معا . إذ أن المصاب
يبدأ هذا النوع بعشر مرات ، تستغرق ست دقائق ، ثم راحة ، و بعدها تعاد
الحركات . وتستغرق عشر دقائق ، وبعد مرور ساعة واحدة تكرر الحركات
عشر مرات أخرى ، وهكذا . يجب أخذ الاعتبار للأطراف السليمة الأخرى ،
التي تحتاج إلى تدريبات علاجية منتظمة ومتواصلة لرفع القدرة الجسمية عند
المصاب ، وتنشيط الدورة الدموية .
كلما كان نشاط العضل اكبر فانكلسية البول اقل ( بيلة كلسية calciurea ) .
أن الزيادة الكلسية البولية ( hypercalciurea ) هي نتيجة مباشرة لعدم النشاط
والضمور .
أن حركات التقوية ، التي تأتي في مرحلة متقدمة من العلاج لها دور هام في
تحسين الدورة الوعائية والتعصيب ( inervation ) . بعد نزع الجبس أو
الجبيرة فان المعالج سيتخذ خطوات وبرنامج علاجيا أخر ، وهذا البرنامج يتضمن :
1- حركات علاجية لزيادة المجال الحركي المفصلي للمفاصل التي تثبت .
2- حركات علاجية لتنشيط العضلات و الدورة الدموية والليمفاوية وتنبيه الأعصاب .
3- حركات رفع القدرة الجسمية عند المصاب .
4- حركات علاجية لتقوية العضلات .
5- حركات علاجية لزيادة تهوية الرئتين والسعة التنفسية .
وبالنسبة للحركات العلاجية المطبقة في هذا المجال فان ترتيبها يكون كالتالي :حركات القيصرة passive exercises:
يقوم المعالج ، وبقوته الذاتية ، بعمل الحركة المطلوبة في الوقت الذي لا يستطيع
المصاب فيه عمل هذه الحركات بتاتا . و المصاب يتابع تركيزه والحركة المعمولة . وهذه الحركات مفيدة في حالة شد الكبسولة المفصلية الضامرة ، شد الأوتار و الأربطة ،
وتستخدم هذه الحركات في حالة إصابات مصحوبة بخلل عصبي .حركات مساندةassistant excersises
إنها حركات مفيدة جدا للمصاب ، إذ يستطيع المصاب نفسه عمل جزء من الحركة ، ويقوم المعالج بإكمال الحركات في الاتجاه المطلوب . يحدث تحسن كبير في الدورة الوعائية ،
إضافة إلى تنشيط وتنبيه النفاذية العصبية المطلوبة في مثل هذه الحالات .حركات نشيطةactive exercises
حيث يقوم بمزاولتها المصاب نفسه ، وهي متنوعة ومختلفة في عددها و قوتها ونغمها
وحجمها . والهدف منها زيادة مرونة وتمغط العضلات والأوتاروتقوية العضلات بشكل خاص . يقوم المصاب بتطبيقها تدريجيا ، ومن الأسهل إلى الأصعب ، مع مراعاة عدم
الإرهاق والتعب ، واللجوء إلى الراحة والاسترخاء حسب حجم الحركة ومداها . كلما
زاد المجال الحركي المفصلي كلما زاد عدد العضلات و الأوتار المشاركة في الحركة ،
وبالتالي فان عدد الوحدات الحركية العضلية يكون فيزيادة مستمرة. كما أن الدورة
الدموية تأخذ نشاطا أوسع من أي نوع حركي سبق وضمن البرنامج العلاجي لابد من
استخدام وسائل أخرى مساندة ، تعمل على الإسراع في عملية التأهيل ، وهذه :العلاج المائي hydrotherapy
ويعنى استعمال الماء بغرض تحسين الحركةبشكل عام عند المصاب . تستعمل مياه
ذات درجة حرارية مختلف (35 – 25 ) درجة مئوية ، وتطبيق قانون أرخميدس
( الطفو ) ، هذا مما يؤدي إلى استرخاء كامل للمصاب أثناء مزاولة الحركة .
بالإضافة إلى الاسترخاء النفسي والجسمي ، فإنها تعمل على تنشيط الدورة الدموية . ومن السهولة استخدام مختلف المقاومات بغرض تقوية العضلات . وكذلك زيادة المجال
الحركي المفصلي بالقيصرة . إن بداية وتحميل المصاب على رجلة المصابة تكون
تدريجية في أحواض الماء .وهناك أنواع مختلفة من الأحواض المائية ذات درجات الحرارة المختلفة وذات الأغراض
العلاجية المختلفة فتوجد الحمامات المعدنية الصغيرة لليدين والقدمين وهناك ما يسمى
بحوض هوف ( Hauff ) والأحواض المتعاقبة ( ساخن ـ بارد ) .الحوض المائي المتعاقب :
عبارة عن وعاءين مملوءين بالماء . درجة الحرارة في إحداهما 40 درجة مئوية وفي
الوعاء الآخر 20 درجة مئوية . نبدأ مثلاً بوضع الكفين وبعد نصف دقيقة إلى
دقيقتين نعكسهما .وتكرر هذه العملية حتى تستغرق مدة تتراوح بين 10 و 15دقيقة . إن هذا تمرين جيد
للأوعية الدموية , يساعد على تحسينها .حوض هوف :
هناك أوعية دموية لا تتفاعل حسب الطريقة السابقة . وتستخدم هذه الطريقة للتأثير على
الدورة الوعائية بشكل جيد . في وعاء يصب فيه ماء ذو درجة حرارة بين ( 35– 36 ) درجة مئوية , وبعد وضع العضو المصاب , نعمل الآن على إضافة ماء ساخن تدريجياً حتى تصل درجة حرارة الماء إلى 40 درجة مئوية . وهكذا نتجنب حدوث تفاعل الأوعية الدموية
مناقض ( paradoxical ) ونحصل على تمدد وعائي مرغوب . وتستعمل عدة مصادر حرارية مختلفة , يستطيع المصاب استعمالها في المنزل أو النادي , تحت إشراف طبي ,
وبعد اخذ الاستشارة من الطبيب , وهذه :
أكياس حرارية مائية أو كهربائية ( مخدات ) , أشعة حمراء , أشعة بيضاء . والهدف
الأخير من استعمالات الحرارة هو تنشيط الدورة الوعائية إلى اكبر حد , وخصوصاً
قيصرة التمدد الوعائي ( passive vasodilatation ) .ويمكن أن يكون التمدد الوعائي بطرق غير مباشرة , كاستعمال كمادات الثلج والبخار
المثلج والماء البارد جداً , وذلك يكون على نحو آخر في أثره الفسيولوجي عما هو
الحال في استعمال الحرارة المباشرة .فالمعروف أن الثلج يقوم بمهمة انقباض الأوعية الدموية مما يجعل السائل الدموي
يتراكم في المنطقة المصابة , ويظهر هذا جلياً من خلال الجلد الذي يكون لونه
محمراً نتيجة التفاعل الحاصل , وبعد زوال المؤثر بثوان نجد أن حرارة المنطقة
تأخذ وضعاً طبيعياً , ويكون هذا تدريجياً . إن هذه العملية طريقة سليمة في تمرين
ورياضة الأوعية الدموية , إضافة إلى تنبيه المجموعات العصبية الحسية والمنبه
وغيرها في المنطقة المصابة . نستخلص من ذلك أن البرودة عامل انعكاسي يستجيب
لها الجهاز العصبي المركز ( يحصل تفاعل مكافئ بين الجهاز العصبي المركزي
والجهاز العصبي الناميautonomic nerve system ) مما يعطي رد فعل
سليماً للدورة الدموية وللجسم بشكل عام .وفي حالة الآلام المصاحبة للحالة تستخدم تيارات كهربائية , علاجية كتيار
( برنارد ) وتيار ( قلفان ) من مصادر مختلفة . كما تستخدم الموجات فوق
الصوتية في حالة
تكونات الندب التكلسية , وخصوصاً في الأنسجة .الارتكازWeight bearing
الارتكاز هو تحميل وتوزيع ثقل الجسم على الأطراف السفلية والقدمين والمصاب بكسور
الأطراف السفلية في بادئ الأمر لا يسمح له بالتحميل إلاّ بعد أن يسمح الجراح
, أو طبيب العظام أو أخصائي العلاج الطبيعي , ويكون هذا حسب المؤشرات التي
تشير إليها مرحلة تطور الالتحام العظمي للكسر , أو استرجاع المفصل لوظيفته
الطبيعية . وبناء على هذا فإن التحميل على الطرف المصاب يكون تدريجياً , وعلى
مراحل تحدد ـ كما قلنا ـ من قبل الطبيب الأخصائي . ويبدأ المصاب تطبيقها
تدريجاً في الماض , ثم على اليابسة , فيستعمل المتوازي والعكاكيز للإسناد . والتحميل
التدريجي باستعمال العكاكيز يكون ابتداءً من 50 % ثم 50 % , ثم 100 % نبدأ في
تطبيق برنامج المشي ( gait ) . ونعني به حركية الحوض بالنسبة للاطراف السفلية
من جهة وتوزيع وزن الجسم على القدمين من جهة أخرى(التنسيق الحركي للمشي ) .******************** -
نقدم لكم سمك بالبهارات و الصلصة / من الشيف: أسامة
سمك بالبهارات و الصلصة / من الشيف أسامة
4 شرائح سمك كنعد سميكة بالجلد
1/2 ملعقة صغيرة زنجبيل مطحون
1 ملعقة صغيرة كمون مطحون
1 ملعقة صغيرة هيل (حبهان) مطحون
1/2 ملعقة كبيرة كركم مطحون
1 ملعقة كبيرة كزبرة جافة مطحونة
ملح وفلفل
4 ملعقة كبيرة زيت
1 بصل كبير، شرائح
1 ملعقة صغيرة ثوم مفروم
2 ملعقة كبيرة زنجبيل، شرائح
2 ورق غار (لاورا)
1/2 1 كوب طماطم مُعلبة مع العصير
3 كوب مرق ( أو ماء)

-يُغسل السمك ويُجفف.
-تُخلط البهارات في وعاء عميق ثم تُتبل شرائح السمك بخليط البهارات من الجانبين
حتى تُغطيها تماماً.
-يُسخن الزيت في إناء كبير على نارمتوسطة، يُحمر السمك لمدة 3 دقائق لكل
جانب
( أو حتى يتغير لونه) ثم يُرفع من الزيت ويوضع على منشفة ورقية
لامتصاص
الزيت الزائد.
-يُضاف البصل في نفس إناء تحمير السمك (يُمكن إضافة المزيد من الزيت إذا
احتاج
الأمر)، الثوم، الزنجبيل وورق الغار مع التقليب لمدة 7 دقائق حتى
يذبل.
-تُضاف الطماطم والمرق ( بحيث يُغطي المكونات تماماً) مع التقليب، يُترك الخليط على
النار حتى يبدأ في الغليان.
-تُخفف الحرارة ثم يُترك الخليط على نار هادئة لحوالي 10 دقائق.
-يُعاد السمك للإناء ويُترك على النار لمدة 20 دقيقة أو حتى تمام النضج.
-يُوضع السمك مع الصلصة في طبق التقديم، يُزين بالبقدونس المفروم ويُقدم مع الأرز
البني أو لسان العصفور.
* سمك الكنعد هو نوع من الأسماك الخليجية المعروفة , و يمكن إستبداله بأي نوع آخر
من الأسماك البحرية -
نقدم لكم موسوعه الامراض المتجدد بإستمرار لمعرفة مرض السرطان.
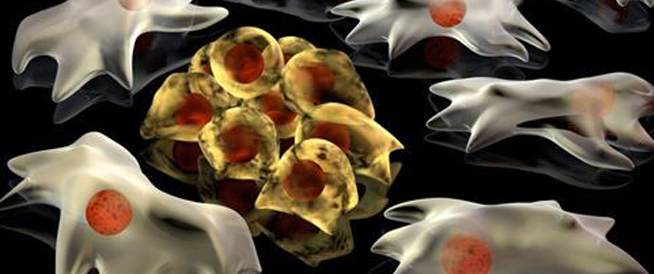
موسوعه الامراض متجدد بااستمرار
السرطان
Cancerالسرطان (cancer) هو مصطلح طبّي يشمل مجموعة واسعة من الامراض التي تتميز بنموّ غير طبيعي للخلايا التي تنقسم بدون رقابة ولديها القدرة على اختراق الأنسجة وتدمير أنسجة سليمة في الجسم، وهو قادر على الانتشار في جميع أنحاء الجسم.
مرض السرطان هو أحد الأسباب الرئيسية للوفاة في العالم الغربي، لكن احتمالات الشفاء من مرض السرطان آخذة في التحسن باستمرار في معظم الأنواع، بفضل التقدم في أساليب الكشف المبكر عن السرطان وخيارات علاج السرطان.
أعراض السرطان
.jpg)
تختلف اعراض مرض السرطان من حالة إلى أخرى، تبعا للعضو المصاب بمرض السرطان.
بعض اعراض السرطان العامة منسوبه له، لكنها ليست خاصّة بمرض السرطان وحده، وتشمل:
تعب
ارتفاع درجة الحرارة
ظهور كتلة أو تضخّم يمكن تحسسها تحت الجلد
ألم
تغيّرات في وزن الجسم، تشمل ارتفاعا أو انخفاضا غير مقصودين في وزن الجسم
تغيّرات على سطح الجلد، مثل ظهور اللون الأصفر، مناطق قاتمة اللون أو بقع حمراء في الجلد، جروح لا تلتئم، أو تغيّرات في شامات كانت موجودة على الجلد
تغييرات في أنماط عمل الأمعاء أو المثانة
سعال مستمر
بحّة في الصوت
صعوبة في البلع
صعوبة أو عسر في الهضم أو الشعور بعدم الراحة بعد تناول الطعام.أسباب وعوامل خطر السرطان
.jpg)
يتولّد السرطان من جراء ضرر (تغيّر/ طفرة) يحصل في سلسلة من الحمض النووي الريبي المنزوع الأكسجين (دنا – Deoxyribonucleic Acid – DNA) الموجودة في الخلايا.
سلسلة الدنا في جسم الإنسان تحتوي على مجموعة من الأوامر المُعَدّة لخلايا الجسم، تحدد لها كيفية النمو، التطوّر والانقسام.
الخلايا السليمة تميل أحيانا إلى إحداث تغييرات في حمضها النووي، لكنها تبقى قادرة على تصحيح الجزء الأكبر من هذه التغييرات. أو، إذا لم تتمكن من إجراء هذه التصحيحات، فإن الخلايا المُحَرَّفـَة على الغالب تموت.
ومع ذلك، فإن بعض هذه الانحرافات غير قابلة للتصحيح، مما يؤدي إلى نموّ هذه الخلايا وتحوّلها إلى خلايا سرطانية. كما يمكن أن تطيل هذه الانحرافات، أيضًا، حياة بعض الخلايا أكثر من متوسط حياتها الاعتيادي. هذه الظاهرة تسبّب تراكم الخلايا السرطانية.
كيف يصاب الإنسان بالسرطان؟
في بعض أنواع السرطان، تراكم هذه الخلايا يُولّد ورمًا سرطانيًا. لكن، ليس كل أنواع السرطان تُنتج أوراما سرطانية. على سبيل المثال، سرطان الدم (ابيضاض الدم – لوكيميا) هو نوع من السرطان يصيب خلايا الدم، نِقـْي العظم (نخاع العظام)، الجهاز اللـّمفي والطحال، لكن هذا النوع من السرطان لا يُنتج ورمًا.الانحراف الجيني الأولي ليس سوى بداية عملية تطوّر السرطان. ويعتقد الباحثون بأن تطور مرض السرطان يتطلب إحداث عدد من التغييرات في داخل الخلية، تشمل:
عامل مُبادر يؤدي إلى حصول تغيّر جينيّ: أحيانا قد يولد الإنسان مع انحراف جيني مُعين، بينما قد يحدث الانحراف الجيني لدى آخرين نتيجة لقوى فاعلة داخل الجسم، مثل الهورمونات، الفيروسات والالتهابات المزمنة.
كما يمكن أن يحدث انحراف جيني نتيجة قوى فاعلة خارج الجسم، مثل الإشعاعات فوق البنفسجية (Ultraviolet – UV) التي مصدرها أشعة الشمس، أو عوامل مُسَرْطِنة من مواد كيمياوية (مسبّبة السرطان – Carcinogen) موجودة في البيئة الحياتية.عامل مُساعِد لنمو الخلايا بسرعة: العوامل المساعدة تستغل الانحرافات والتغيّرات الجينية الناجمة عن العوامل المُبادِرَة.
العوامل المساعِدَة تجعل الخلايا تنقسم بسرعة أكبر. وهذا يمكن أن يؤدي إلى تراكم خلايا، كَوَرم سرطاني. العوامل المُساعِدة يمكن أن تنتقل بالوراثة، يمكن أن تتكون في داخل الجسم أو يمكن أن تصل من الخارج وتدخل إلى الجسم.عامل مُشَجِّع يجعل السرطان أكثر عدوانية ويساعده على التفشّي: بدون العوامل المشجّعة (عوامل التعزيز)، يمكن أن يبقى الورم السرطاني حميدًا ومحدود المكان. العوامل المشجعة تجعل السرطان أكثر عدوانيه وتزيد احتمال اقتحام السرطان للأنسجة القريبة منه وتدميرها، كما تزيد احتمال انتشار السرطان إلى أعضاء أخرى في أنحاء الجسم.
كما هو الحال بالنسبة للعوامل المُبادِرَة والعوامل المُساعِدَة، كذلك العوامل المُشَجِّعة أيضا يمكن أن تنتقل بالوراثة، أو أن تتكون نتيجة لتأثيرات عوامل بيئية.المبنى الجيني، القوى الفاعلة داخل الجسم، اختيار نمط الحياة والبيئة التي نعيش فيها – كلها يمكن أن تشكل أساسا لتكوّن السرطان أو لإتمام تكوينه إذا كان قد بدأ. على سبيل المثال، إذا انتقل إلى شخص ما بالوراثة انحراف جيني يزيد من احتمال الإصابة بسرطان معين، فسيكون هذا الشخص معرضا بدرجة عالية للإصابة بهذا النوع من السرطان، أكثر من الأشخاص المعرضين لنفس العامل الذي يمكن أن يسبب السرطان.
الانحراف الجيني يؤدي لبدء تكوّن العملية السرطانية، بينما قد يكون عامل مسبب السرطان مركبا أساسيا في تطور وتقدم السرطان في المستقبل.
علاوة على ذلك، الأشخاص المدخنون الذين يعملون في بيئة تحتوي على الأسبست، هم أكثر عرضة لخطر الإصابة بسرطان الرئة من الأشخاص المدخنين الذين لا يعملون في بيئة كهذه. وهذا، لأن الدخان الناتج عن التبغ سوية مع الأسبست يشكلان عاملين لتطور هذا النوع من السرطان.
وبالرغم من أن الأطباء يعرفون العوامل التي تجعل شخصا ما ينتمي إلى مجموعة ذات خطر أكبر للإصابة بمرض السرطان، إلا إن غالبية حالات السرطان تحدث في الواقع لدى أشخاص ليست لديهم عوامل معروفة.
عوامل الخطر
العوامل المعروف أنها تزيد احتمال الإصابة بمرض السرطان تشمل:السنّ: تطور السرطان يمكن أن يستغرق عدة عقود. وهذا هو السبب في إن تشخيص السرطان لدى معظم الناس يتم بعد تجاوزهم سن الـ 55 عاما. فحتى لحظة اكتشاف الورم السرطاني من المرجح أن تكون بين 100 مليون – مليار خلية سرطانية قد تطورت ومن المحتمل أن يكون الورم الأولي قد بدأ يتكوّن قبل خمس سنوات، وربما أكثر.
العادات: من المعروف أن أنماط حياة معينة قد تزيد من مخاطر الإصابة بمرض السرطان.
التدخين
شرب الكحول
التعرض لأشعة الشمس بكثرة: أو الإصابة بحروق شمس متعددة مصحوبة بظهور نَفطات (نَفطَة – فقاعة مملوءة بسائل تظهر في الطبقات العليا للجلد – Blister)
ممارسة الجنس بدون وسائل واقية
التاريخ العائلي: نحو 10% فقط من جميع حالات السرطان تحدث على أساس وراثي. إذا كان مرض السرطان منتشرا في العائلة، فمن المحتمل جدا أن تنتقل هذه الانحرافات الجينية بالوراثة من جيل إلى آخر.
الطبيب يقرر إن كان شخص معين مناسبا لإجراء اختبارات التفريسة (Scan) التي قد تكشف وجود انحرافات جينية وراثية من شأنها أن تزيد من مخاطر الإصابة بمرض السرطان. وعلى الإنسان أن يدرك أنه إذا اكتُشِفَت لديه انحرافات وراثية فهذا لا يعني إنه سيصاب، بالضرورة، بالسرطان.الوضع الصحي العام: بعض الأمراض المزمنة، مثل التهاب القولون التقرّحي (Ulcerative colitis)، يمكن أن يزيد كثيرًا من احتمال الإصابة بأنواع معينة من السرطان. تحدث مع طبيبك عن ذلك.
البيئة المعيشية: البيئة التي نعيش فيها قد تحتوي على مواد كيميائية ضارة يمكن أن تزيد من مخاطر الإصابة بمرض السرطان. فحتى لو كنت غير مدخّن، قد تكون عرضة للتدخين السلبي (غير المباشر) إذا كنت تعيش في بيئة يدخّن فيها آخرون، أو إذا كنت تعيش بصحبة شخص مدخن.
المواد الكيميائية الموجودة في المنزل أو في مكان العمل، مثل الأسبست
أو البنزين، يمكن أن تكون من العوامل التي تزيد من مخاطر الإصابة بمرض السرطان.مضاعفات السرطان
مرض السرطان وعلاج السرطان قد يؤديان إلى ظهور مضاعفات عدة، تشمل:تأثيرات جانبية مترتبة عن علاج السرطان
ردود غير عادية تصدر عن جهاز المناعة للإصابة بمرض السرطان
تفشّي السرطان
نُكْس السرطان (عودته بعد بيان شفائه – relapse).تشخيص السرطان
.jpg)
تشخيص مرض السرطان في مراحله المبكرة يوفّر أفضل الفرص للشفاء منه. إذا كان المريض يشعر بأعراض مثيرة للشكوك، فعليه التشاور مع طبيبه حول أي من الفحوصات والتفريسات هي الأنسب له للكشف المبكر عن السرطان.
لقد أظهرت الأبحاث أن إجراء تفريسات للكشف المبكر عن السرطان قد ينقذ الحياة فعلا في بعض أنواع السرطان. أما بالنسبة لأنواع أخرى من السرطان، فلا يتم إجراء تفريسات الكشف المبكر عن السرطان إلا للأشخاص الأكثر عرضة للإصابة بمرض السرطان، فقط. ناقش مع طبيبك مدى وجود عوامل الخطر بالنسبة إليك.
الجمعية الأمريكية لمكافحة السرطان توصي بإجراء تفريسات الكشف المبكر عن مرض السرطان للأشخاص ذوي عوامل خطر بدرجة متوسطة للإصابة بأنواع السرطان التالية:
سرطان الثدي: للنساء من سن 40 عاما وما فوق
سرطان عنق الرحم: للنساء من سن 21 عاما وما فوق، أو بعد ثلاث سنوات من الجماع الأول
سرطان القولون (الأمعاء الغليظة): للرجال والنساء من سن 50 عاما وما فوق
سرطان غدة البروستاتا: للرجال ابتداءً من سن 50 وما فوق
تفريسات الكشف المبكر عن السرطان وبعض الإجراءات الأخرى لها مجموعة من الفوائد والنواقص. ناقش فوائد ونواقص كل فحص مع طبيبك لتحديد الفحص الأنسب للكشف عن السرطان.بهدف تشخيص السرطان، قد يختار الطبيب واحدا أو أكثر من فحوصات الكشف المبكر عن السرطان التالية:
الفحص الجسماني
الفحوصات المخبرية
فحوصات التصوير
الخزعة (Biopsy).
درجات/ مراحل مرض السرطان
بعد تشخيص مرض السرطان، يحاول الطبيب تحديد مدى انتشار مرض السرطان أو المرحلة التي وصل إليها السرطان.يقرر الطبيب بشأن طرق العلاج أو احتمالات الشفاء، طبقا لتصنيف مرض السرطان ودرجته لدى المريض المحدد.
التصنيف والدرجة يتم تحديدهما من خلال إجراء جملة من الفحوصات، مثل فحوصات التصوير، ومنها تفريسة العظام والتصوير بالأشعة السينية (أشعة رنتجن – X – Ray)، لتحديد ما إذا كان السرطان قد انتشر إلى أعضاء أخرى في الجسم.
يُرمَز إلى درجات / مراحل مرض السرطان، عادة، بالأرقام الرومانية من I حتى IV، حيث أن رقمًا أكبر يشير إلى أن السرطان أكثر تقدما. في بعض الحالات، يشار إلى مرحلة السرطان باستخدام الحروف أو بالوصف الكلامي.
علاج السرطان
يتشكل علاج السرطان من علاجات متنوعة. كما أن خيارات علاج السرطان تتعلق بعدة عوامل، مثل نوع ومرحلة السرطان، الوضع الصحي العام، إضافة إلى ما يفضّله المريض نفسه.يمكن التشاور مع اختصاصيّ الأورام (oncologist) حول فوائد ومخاطر كل واحد من خيارات علاج السرطان لتحديد علاج السرطان الأفضل والأكثر نجاعة لكل حالة.
أهداف علاج السرطان
تطبيق علاج السرطان يتم بطرق متعددة ومختلفة، من بينها:علاج يهدف إلى قتل أو إزالة الخلايا السرطانية (علاج أساسي)
علاج يهدف إلى تدمير الخلايا السرطانية المتبقية (علاج مُساعد)
علاج يهدف إلى معالجة الأعراض الجانبية الناتجة عن مرض السرطان وعن معالجته (علاج داعم).
العلاجات المتوفرة للسرطان
في متناول الأطباء اليوم أدوات متنوعة تم تصميمها بهدف علاج السرطان. هذه العلاجات تشمل:الجراحة
المعالَجات الكيميائية (Chemotherapy)
المعالَجات الإشعاعية (علاج بالأشعة – Radiation therapy)
زرع النخاع الشوكي والخلايا الجذعية
العلاج البيولوجي
العلاج الهورموني
العلاج بالعقاقير
تجارب سريرية.
الوقاية من السرطان
ليست ثمة طريقة مؤكدة لتجنب الإصابة بمرض السرطان. لكن الأطباء أفلحوا في تحديد بعض الطرق التي يمكن أن تساعد على خفض عوامل الخطر للإصابة بمرض السرطان، بما في ذلك:الإقلاع عن التدخين
تجنّب التعرض الزائد لأشعة الشمس
المحافظة على نظام غذائي متوازن وصحي
ممارسة النشاطات الجسدية في معظم أيام الأسبوع
المحافظة على وزن طبيعي وصحي
الحرص على إجراء فحوصات الكشف المبكر بانتظام
استشارة الطبيب بشأن اللقاحات المتوفرة.لم يثبت بشكل قاطع أن العلاجات البديلة تؤدي إلى الشفاء من مرض السرطان. لكن إمكانيات الطب البديل قد تساعد في مواجهة التأثيرات وتخفف من اعراض السرطان والأعراض الجانبية الناجمة عن علاجاته، كالتعب، الشعور بالغثيان والألم.
ناقش طبيبك حول العلاجات البديلة التي من الممكن أن تساعد. الطبيب سيناقش معك أيضا مدى سلامة هذه العلاجات بالنسبة لك وإن كانت تشكل عاملا يعيق العلاج التقليدي لمرض السرطان. هذه العلاجات تشمل:
الوخز الإبْريّ (Acupuncture)
التنويم المغناطيسي (Hypnosis)
التدليك
التأمل (Meditation)
تقنيّات الاسترخاء المختلفة. -
هل انت ممن لديهم أعراض مميزه لنقص كل الفيتامينات ..
أعراض مميزه لنقص كل فيتامين ، هل انت منها ؟!
أحيانًا قد تصاب بأعراض غريبة لا علاقة لها بمرض معين، وقد تشك بأن ذلك قد يعود لنقص في أنواع معينة من الفيتامينات، فما أعراض نقص كل فيتامين؟
أعراض مميزة لنقص كل فيتامين: هل أنت مصاب بأي منها؟
لكل فيتامين وظائف معينة في الجسم، وعندما يكون هناك نقص في أي من هذه الفيتامينات تظهر على المصاب أعراض مميزة وخاصة بالفيتامين الذي يعاني من نقص فيه، فما هي أعراض نقص كل فيتامين؟
أعراض نقص فيتامين أ (Vitamin A) ومصادره الطبيعية
لفيتامين أ دور هام في الحفاظ على البشرة، والأمعاء، والجهاز التنفسي، وصحة النظر خاصةً تمييز الألوان والرؤية الليلية، ويعد من الفيتامينات الذائبة في الدهون.يعد نقصه شائعًا بين الفئات ذات الدخل المنخفض نتيجة سوء التغذية، ويكون أكثر شيوعًا عند النساء والأطفال، والمصابون بالإسهال المزمن، والمصابون بأمراض الكبد والبنكرياس، والنساء الحوامل، والأشخاص المصابين بالداء الزلاقي.
1. أعراض نقص فيتامين أ
تظهر عادة أعراض نقص فيتامين أ في حالات النقص الحاد، وتتمثل أعراض نقص فيتامين أ في ما يأتي:
العمى الليلي، أو صعوبة الرؤية ليلًا.
جفاف العيون والبشرة والشعر، وأي من أنسجة الجسم عمومًا.
زيادة فرص الإصابة بالالتهابات والعدوى.
خلل في شبكية العين.
ظهور بقع بيضاء تشبه الرغوة في مناطق بياض العين.
تكسر الأظافر
2. مصادر فيتامين أ
تتضمن المصادر الغنية بفيتامين أ على الاتي:الخضار الورقية الداكنة.
الفواكه والخضار ذات اللون البرتقالي، مثل: الجزر، والمانجا، واليقطين، والبطاطا الحلوة، إضافة إلى الشمام.
البيض.
التونا.
يفضل عدم تعويض النقص بمكملات إلا في حالات الضرورة وتحت إشراف الطبيب، وذلك لذوبانه وتخزينه في الدهون ما قد يؤدي للتعرض لأعراض جانبية خطيرة بسبب زيادة مستوى فيتامين أ في الجسم.
أعراض نقص فيتامينات المجموعة ب ومصادرها الطبيعية
تعد عائلة فيتامينات المجموعة ب من المجموعات الكبيرة والمتنوعة، وتختلف أعراض نقص أي من الفيتامينات المنتمية إليها عن الباقي.ومع أن لكل من هذه الفيتامينات وظيفة محددة إلا أنها تتعاون لتؤدي وظائفها سوية، والتي تشمل الحفاظ على صحة أعضاء الجسم المختلفة، منها: الجهاز العصبي، وإنتاج خلايا الدم الحمراء، وصحة خلايا الجسم بشكل عام لدورها في إنتاج الحمض النووي (DNA).
1. أعراض نقص فيتامينات ب
إليك في ما يأتي أهم أعراض نقص كل فيتامين في مجموعة فيتامينات ب:فيتامين ب1 أو الثيامين (Thiamine)
الإرهاق والتحسس، وإذا كان النقص حادًا قد يتسبب بمرض بيري بيري (Beri beri) والذي يؤثر على الأعصاب والعضلات والقلب والدماغ.فيتامين ب2 أو الرايبوفلافين (Riboflavin)
شقوق في أطراف الشفاه، وقشور على الرأس.فيتامين ب3 أو النياسين (Niacin)
الحيرة والارتباك والخرف، وقشور على الجلد، وضعف في العضلات، وإسهال، وضعف في الذاكرة، وعدم التركيز، واكتئاب، والهوس.فيتامين ب5 أو حمض البانتوثينيك (Pantothenic acid)
تشنجات، وطفح جلدي بقشور، واحمرار اللسان، وشقوق في زوايا الفم، وشعور بوخز كالإبر في القدمين واليدين.فيتامين ب7 أو البيوتين (Biotin)
سقوط شعر الرأس والجسم بشكل تدريجي، وظهور طفح جلدي حول العينين والأنف والفم ومنطقة فتحة الشرج، وتكسر الأظافر، والاكتئاب، وفي بعض الحالات حدوث نوبات صرع.فيتامين ب9 أو حمض الفوليك (Folic acid)
الإرهاق، وفقر الدم، وشحوب البشرة، وانقطاع النفس، والدوار، واحمرار والتهاب في اللسان، وانخفاض في كفاءة حاسة الذوق، وخسارة الوزن، والاكتئاب.
فيتامين ب12 أو الكوبالامين (Cobalamin)
الإرهاق، وفقر الدم، وشحوب البشرة، وانقطاع في النفس، ودوخة ودوار، وبطء في ردود الأفعال، وصعوبة في المشي، وحيرة وارتباك.
2. مصادر فيتامينات ب
توجد فيتامينات ب في العديد من المصادر الغذائية، وتشمل:
منتجات الحليب والأجبان.
البيض.
اللحوم الحمراء.
الأطعمة البحرية.
الفواكه.
الخضروات الورقية الخضراء.
الأفوكادو.
الشمندر.
الحبوب الكاملة.
البقوليات.
منتجات الصويا.
المكسرات.
قد يصف الطبيب للمصاب بالنقص مكملات فيتامين ب المعقدة (Vitamin B complex)، والتي تحتوي على كافة ما قد يحتاجه الشخص.
أعراض نقص فيتامين ج ومصادره الطبيعية
يعد فيتامين ج (Vitamin C) أحد الفيتامينات الهامة جدًا والضرورية لتعزيز صحة جهاز المناعة والأسنان والعظام، كما أن له دورًا هامًا في تعافي الجروح.
1. أعراض نقص فيتامين ج
يؤدي نقص فيتامين ج للإصابة بحالة تسمى داء الاسقربوط (Scurvy)، وتتمثل أعراض نقصه بالاتي:
التهاب ونزيف اللثة.
زيادة فرص الإصابة بالأمراض وبطء شفاء الجروح.
جفاف البشرة وتقصف الشعر.
نزيف الأنف.
ألم المفاصل.
ضعف في مينأ الاسنان.
زيادة الوزن.
2. مصادر فيتامين ج
من المهم الحصول على فيتامين ج من الغذاء لعدم قدرة الجسم على تصنيعه، وتشمل مصادره:
الحمضيات كالبرتقال والجريب فروت.
البروكلي.
القرنبيط .
البطيخ.
الشمام.
الثمار العنبية.
الخضار الورقية.
المانجا.
البابايا.
الفلفل الحلو.
الانناس .
البطاطا.
الطماطم.
أعراض نقص فيتامين د ومصادره الطبيعية
يعد فيتامين د (Vitamin D) أحد الفيتامينات الهامة جدًا للصحة، ونقصه قد يسبب العديد من المشكلات الصحية، مثل: هشاشة العظام، وكساح الأطفال، وضعف جهاز المناعة، والربو، والسكري، وأمراض القلب، وتشير بعض الدراسات إلى أن لنقصه دور في حدوث السرطان.
1. أعراض نقص فيتامين د
هذه هي الأعراض الشائعة لنقص فيتامين د:
الاكتئاب، والقلق، والتقلبات المزاجية المستمرة.
انخفاض في مستويات الكالسيوم في الدم، الذي قد يؤدي إلى ليونة العظام أو سهولة تعرضها للكسر.
الإرهاق والتعب العام.
ألم المفاصل، خاصة في الركب والظهر.
مشكلات في مستويات السكر في الدم.
ضعف في جهاز المناعة.
كسب الوزن.
2. مصادر فيتامين د
من الممكن زيادة التعرض للشمس لتعويض أي نقص حاصل، ومحاولة الحصول على فيتامين د من مصادره الطبيعية، مثل البيض، أو اللحوم الحمراء، أو سمك السلمون، أو زيت كبد الحوت، أو الجمبري، وعن طريق مكملات تؤخذ بعض فحص مستوياته في الدم وتحت إشراف الطبيب.
أعراض نقص فيتامين هـ (Vitamin E) ومصادره الطبيعية
فيتامين هـ هو أحد مضادات الأكسدة الهامة التي تساعد على تأخير الشيخوخة وعلامات تقدم السن، والتقليل من فرص الإصابة بالأمراض، مثل: السرطان، كما أنه هام جدًا لجهاز المناعة.
1. أعراض نقص فيتامين هـ
تتمثل أعراض النقص الشائعة لفيتامين هـ في ما يأتي:
الغثيان وفقدان الشهية.
فقر الدم.
ضعف جهاز المناعة.
مشكلات العين والشبكية.
ألم حاد في الصدر، خاصة لدى الذكور.
ضعف عام في العضلات والأطراف، وتشنجات عضلية وعصبية، والشعور بالخدر في الذراعين أو القدمين.
عدم التركيز وعدم الشعور بالثبات.
مشكلات في الجهاز الهضمي.
انخفاض في الخصوبة، يتمثل بضعف في الخصيتين وزيادة فرصة التعرض للإجهاض.
2. مصادر فيتامين هـ
هناك العديد من المصادر الغنية بفيتامين هـ، مثل:
الخضار الورقية الداكنة، مثل: السبانخ.
البقوليات.
المكسرات، والفول السوداني.
الشوفان.
الزيتون.
زيت جنين القمح.
الأفوكادو.
البطاطا الحلوة.
الفليفلة الحلوة.
الجرجير.
البروكولي.
أعراض نقص فيتامين ك (Vitamin K) ومصادره الطبيعية
يعد فيتامين ك هام للغاية في تنظيم عمليات تخثر وتجلط الدم في الجسم، فيساعد وجوده في إيقاف النزيف الناتج عن إصابة ما وبسرعة، كما أنه هام جدًا لصحة العظام، ويقلل من فرص الإصابة بهشاشة العظام، ويعد من الفيتامينات الذائبة في الدهون.
1. أعراض نقص فيتامين ك
تتمثل أعراض نقص فيتامين ك في الجسم فيما يلي:
سهولة الإصابة بالكدمات.
النزيف المفرط حال حصول جرح حتى لو كان بسيطًا من الأنف أو المعدة أو الأمعاء، ما قد يسبب القيء المصحوب بدم، أو ظهور الدم في البراز أو البول.
انخفاض في كثافة العظام وسهولة تعرضها للكسور.
2. مصادر فيتامين ك
مصادر فيتامين ك الطبيعية متعددة ومتنوعة، مثل:
الخضروات الورقية، مثل: السبانخ، والجرجير، والبقدونس.
البقوليات وحبوب الصويا.
الهليون.
البروكلي والقرنبيط.
اللحوم والكبد.
البيض.
الأطعمة البحرية.

